Pseudotumor cerebral e HIV
Quadro clínico
Paciente do sexo feminino, 8 anos de idade, com diagnóstico de infecção pelo HIV aos 3 anos de idade por transmissão vertical, foi admitida no pronto-socorro com história de cefaleia intensa, náuseas, vômitos e dorsalgia há 8 dias, sem outros sinais ou sintomas. Ao exame físico, encontrava-se em regular estado geral, descorada, com fáceis de dor, desidratada (devido aos vômitos), sem outras alterações. Necessitava de vários analgésicos para o controle temporário da cefaleia, além de antieméticos. A paciente havia recebido tratamento para sinusite aguda com amoxicilina-clavulanato por 10 dias antes do início do quadro.
A terapia antirretroviral (TARV) foi iniciada há 3 anos com zidovudina (AZT), lamivudina (3TC) e nevirapina (NVP), por queda do linfócito T CD4+. Sempre apresentou boa adesão à TARV, com boa evolução clínica, atingindo e mantendo carga viral indetectável (< 50 cópias/mL) e normalização do CD4 após 3 meses do início da TARV.
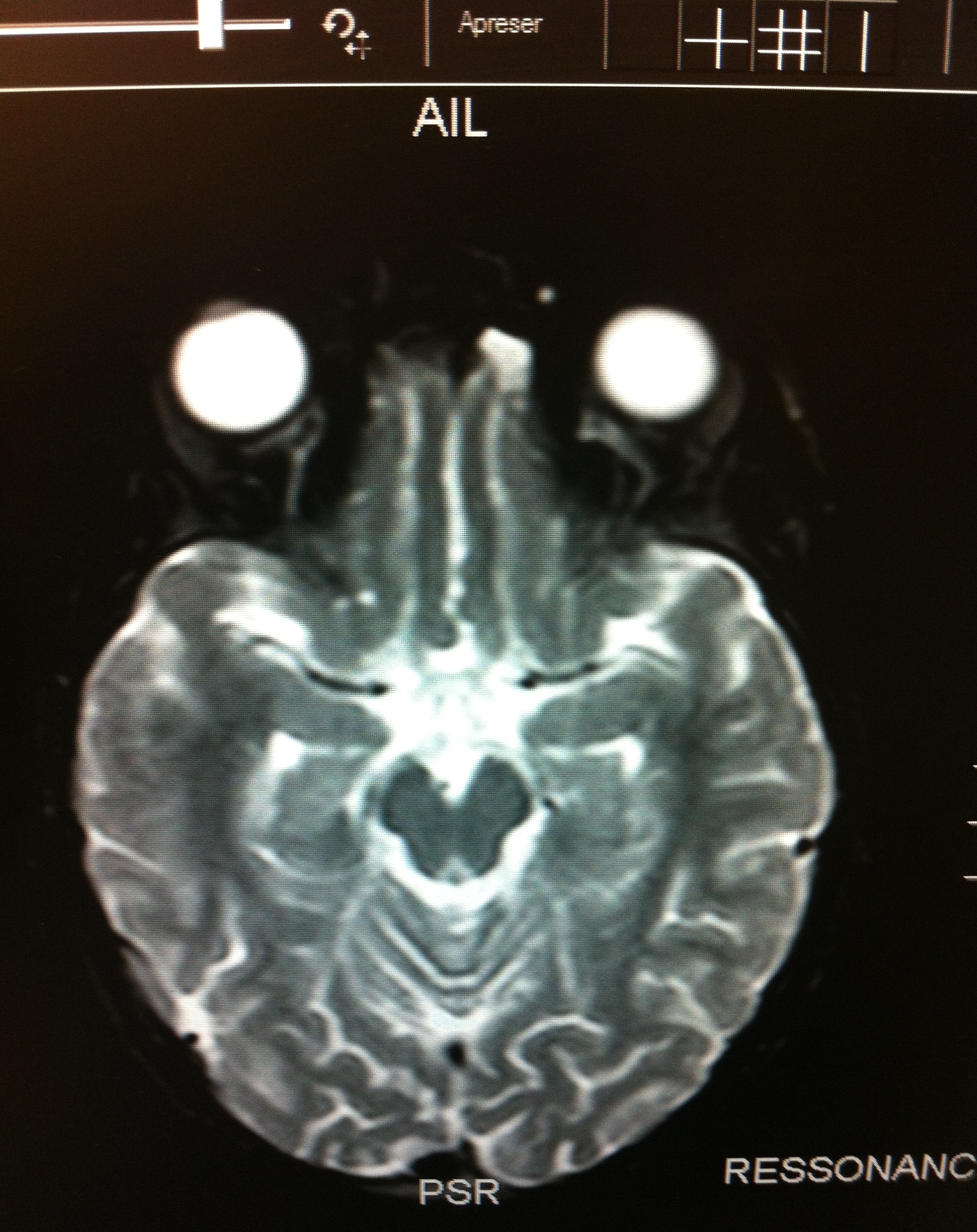
Os exames laboratoriais iniciais não evidenciaram alterações. A tomografia computadorizada de crânio foi considerada normal. Diante disso, foi indicada coleta de líquido cefalorraquidiano (LCR). Durante a coleta, evidenciou-se pressão liquo´rica aumentada (80 cmH2O), com celularidade e bioquímica normais. Após a realização do procedimento, a paciente apresentou amaurose súbita transitória (duração de alguns minutos), persistindo com alterações de campo visual. Foi feita hipótese diagnóstica de pseudotumor cerebral e iniciada acetazolamida. O diagnóstico foi confirmado pela ressonância nuclear magnética (RNM) e pela fundoscopia. A RNM (Figura 1) demonstrou aumento dos espaços liquóricos, elevação das papilas ópticas e sela túrcica vazia, com tais achados favorecendo a possibilidade de hipertensão intracraniana idiopática. A avaliação oftalmológica evidenciou disco óptico com bordas elevadas, borradas e hiperemiadas (papiledema).
Com o uso da acetazolamida, observou-se melhora progressiva da sintomatologia e das alterações visuais. A paciente recebeu alta após 11 dias de internação, assintomática, com melhora do papiledema, em uso de acetazolamida e da TARV.
Comentários
Este caso chama a atenção inicialmente pela cefaleia intensa e aguda. Crianças com quadros como este devem ser avaliadas cuidadosamente. Como a criança apresentava carga viral indetectável e CD4 normal, a probabilidade de alguma infecção oportunista era pequena. A realização de uma TC antes da coleta liquórica era importante para descartar efeito expansivo. A realização da fundoscopia também deveria ter sido realizada antes da coleta liquo´rica. A hipertensão liquórica com TC normal leva a hipótese de pseudotumor cerebral.
Figura 1. RNM de crânio.
Pseudotumor cerebral
Pseudotumor cerebral (PTC), também conhecido como hipertensão intracraniana idiopática, é uma síndrome neurológica caracterizada por sinais e sintomas de pressão intracraniana elevada, pressão liquórica elevada com LCR normal, sem hidrocefalia, massas, lesões estruturais ou vasculares em exames de neuroimagem, e sem etiologia identificada.
Fisiopatologia
Os casos de pseudotumor cerebral podem ocorrer em crianças de todas as idades. Em adultos, a associação de PTC e obesidade está bem estabelecida. Todavia, tal fator parece ser menos comum
Pseudotumor cerebral e infecção pelo HIV
Os relatos de casos de PTC em pacientes com infecção pelo vírus da imunodeficiência humana (HIV) são escassos na literatura, sobretudo pacientes pediátricos, e não há associação descrita com a infecção ou com as drogas antirretrovirais.
Quadro clínico
Em crianças, cefaleia é o sintoma mais comum nos casos de PTC, ocorrendo em aproximadamente 90% dos casos. Outros sintomas sistêmicos incluem náuseas, vômitos, hiporexia, sonolência, parestesia de membros, ataxia e irritabilidade. Dentre as alterações visuais, as mais observadas são diplopia, fotofobia, perda visual e obscurecimento visual transitório. As crianças têm uma maior incidência de disfunção da motilidade ocular. Papiledema, notado em um exame de rotina numa criança assintomática, é o sinal mais observado em crianças menores, sendo frequentemente bilateral, e a causa primária de prejuízo visual. Paralisia de VI nervo craniano, unilateral ou bilateral, é muito comum. Diplopia e estrabismo são frequentemente observados pelos pais.
Exames complementares
Dentre os exames de imagem, a RNM é considerada atualmente o padrão-ouro para o diagnóstico de pseudotumor cerebral, com boa sensibilidade para diagnóstico de trombose venosa cerebral e tumores, tais como gliomatose cerebral.
A punção lombar é necessária para confirmar a pressão intracraniana elevada e descartar meningite. Pressão maior do que 20 cmH2O é considerada elevada.
Tratamento
Quanto ao tratamento, os objetivos principais consistem em melhorar os sintomas e os déficits visuais, a fim de evitar cegueira definitiva. A acetazolamida é o medicamento de escolha, consistindo num inibidor da anidrase carbônica que reduz a taxa de produção liquo´rica, consequentemente reduzindo a pressão do LCR. Nos casos idiopáticos, após introdução da medicação, observa-se diminuição da intensidade da cefaleia, redução do papiledema e estabilização da função visual ao longo de vários meses. A cefaleia pode responder ao tratamento sintomático com anti-inflamatórios não hormonais. As opções cirúrgicas de tratamento incluem fenestração da bainha do nervo óptico e procedimentos de derivação (derivação lomboperitoneal e ventriculoperitoneal).
Prognóstico
Nas crianças, o prognóstico de PTC tende a ser favorável, observando-se resolução do papiledema numa média de 4 a 6 meses, com uma taxa de recorrência < 22%. É altamente recomendado que os pacientes sejam monitorados para recorrências das alterações visuais.
Referências bibliográficas
1. Le C, DeFreitas D. HIV-associated pseudotumor cerebri: a case report and literature review. AIDS Read. 2008 Dec; 18(12):611-2.
2. Standridge SM. Idiopathic intracranial hypertension in children: a review and algorithm. Pediatr Neurol. 2010 Dec; 43(6):377-90.
3. Phillips PH. Pediatric pseudotumor cerebri. Int Ophthalmol Clin. 2012 Summer; 52(3):51-9, xii.