Espondilodiscite tuberculosa
Quadro clínico
Paciente de 1 ano e 4 meses, com queixa de febre intermitente há um mês, dor em região lombar e alteração progressiva da marcha há 15 dias, inicialmente com dificuldade para abaixar e sentar, evoluindo com parada da deambulação, apresentava desenvolvimentos pondero-estatural e neuropsicomotor adequados e calendário vacinal atualizado. Nos antecedentes pessoais negava doenças e internações pregressas.
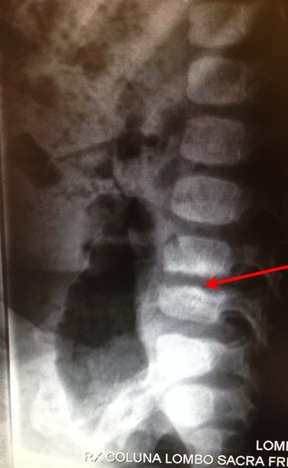
A radiografia de coluna lombar mostrou alteração do espaço discal L4-L5, com lesão das vértebras (Imagem A).
Imagem A:
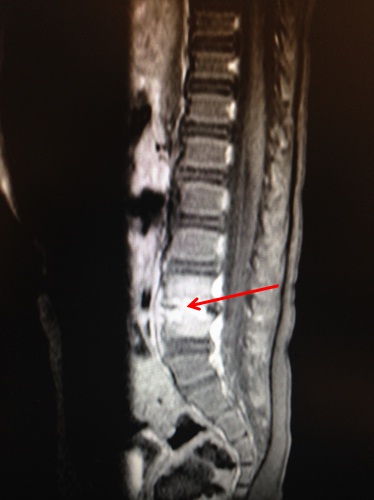
Foi realizada ressonância magnética (RM) de coluna lombar e articulações sacroílíacas, que evidenciou pequena quantidade de líquido no espaço discal L4-L5, associada à acentuada irregularidade dos planos vertebrais de aposição, com múltiplas áreas de erosão, associado ao edema e às alterações inflamatórias na medula óssea adjacente. Perda de líquido e alteração inflamatória nos planos adiposos da região paravertebral anterior (Imagens B e C).
Nos antecedentes familiares havia o relato da avó materna estar em tratamento de tuberculose pulmonar bacilífera há três meses.
PPD=20 mm.
Imagem B:
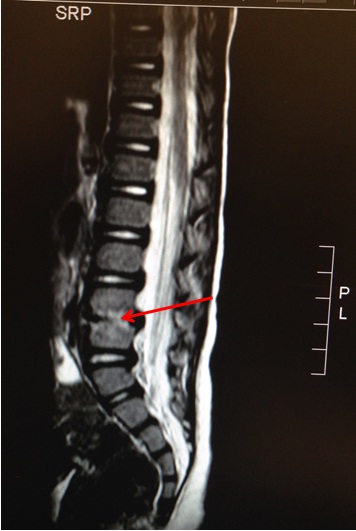
Imagem C:
Hipótese Diagnóstica:
Conduta:
Foi iniciado esquema tríplice com rifampicina, isoniazida e pirazinamida.
Evolução:
Paciente evoluiu clinicamente bem, com melhora da febre, voltando a deambular normalmente após 10 dias de tratamento. Recebeu seis meses do esquema tríplice.
Comentários
A TB continua sendo mundialmente um importante problema de saúde, exigindo o desenvolvimento de estratégias para o seu controle, considerando aspectos humanitários, econômicos e de saúde pública. O Brasil é um dos 22 países priorizados pela Organização Mundial de Saúde que concentram 80% da carga mundial de TB.
A tuberculose óssea é mais comum em crianças (10% a 20% das lesões extrapulmonares na infância) ou em pessoas entre as quarta e quinta décadas.
Atinge mais a coluna vertebral e as articulações coxofemoral e do joelho, embora possa ocorrer em outros locais. A TB de coluna (Mal de Pott) é responsável por cerca de 1% de todos os casos de TB e por ate 50% de todos os casos de TB óssea.
A criança que apresenta dor lombar, com alteração na marcha, deve ser cuidadosamente avaliada. O diagnóstico do Mal de Pott, muitas vezes, é difícil devido à natureza insidiosa e às manifestações clínicas pouco específicas desta infecção. Epidemiologia positiva e PPD forte reator podem ajudar na orientação do diagnóstico, mas sua ausência não exclui esta entidade. O principal diagnóstico diferencial é a espondilodiscite bacteriana piogênica, predominantemente causada por Staphylococcus aureus. A diferenciação clínica entre estas duas entidades é fundamental, em virtude da diferença no tratamento. Muitas vezes, é necessária a realização de uma biópsia. A ressonância magnética (RM) é o exame de imagem mais útil para a investigação de infecção na coluna, especialmente nos estágios iniciais, quando outras modalidades de exames de imagem ainda são normais, como as radiografias, ou inespecíficos, como a cintilografia. É altamente sensível (96%) e específica (94%) e, por ser não invasiva, é o exame de escolha para condução de uma infecção na coluna.
Diagnóstico e intervenção precoce são essenciais para a prevenção de déficit neurológico permanente e deformidade vertebral, mais comum na infecção tuberculosa devido ao envolvimento de múltiplos níveis vertebrais.
O tratamento da Espondilodiscite tuberculosa, em menores de 10 anos de idade, é feito com rifampicina, isoniazida e pirazinamida (RIP), sendo dois meses de RIP, seguidos de quatro meses de RI. Ressalta-se que em 2009, o Programa Nacional de Controle da Tuberculose, juntamente com o seu comitê técnico assessor, reviu o sistema de tratamento da TB no Brasil. Com base nos resultados preliminares do II Inquérito Nacional de Resistência aos Medicamentos anti-TB, que mostrou aumento da resistência primária a isoniazida (de 4,4% para 6,0%), introduziu o etambutol como quarto fármaco na fase intensiva de tratamento (dois primeiros meses) do Esquema básico. Para as crianças (abaixo de 10 anos) permanece a recomendação do Esquema RIP.
Referências bibliográficas
1. Manual de recomendações para o controle da tuberculose no Brasil. Ministério da saúde. 2011.
2. Afonso PD, ALMEIDA A. Espondilodiscite tuberculosa. Aspectos Imagiológicos. Acta Med Port 2011; 24: 349-354.
3. Couto BB, et al. Análise radiológica comparativa entre Espondilodiscite tuberculosa e inespecífica. Coluna/Columna, Dez 2010, vol.9, no.4, p.394-400.