doença de Parkinson
INTRODUÇÃO E DEFINIÇÕES
A doença de Parkinson (DP), antigamente vista como uma doença com manifestações puramente motoras, segundo as primeiras descrições de James Parkinson, atualmente é tida como uma doença com as mais diversas apresentações. Devido ao aumento da sobrevida da nossa população e, com isso, à maior prevalência de doenças degenerativas, é fundamental que o clínico saiba reconhecer os sintomas dessa doença e que tenha familiaridade com o tratamento para permitir uma melhor qualidade de vida ao paciente.
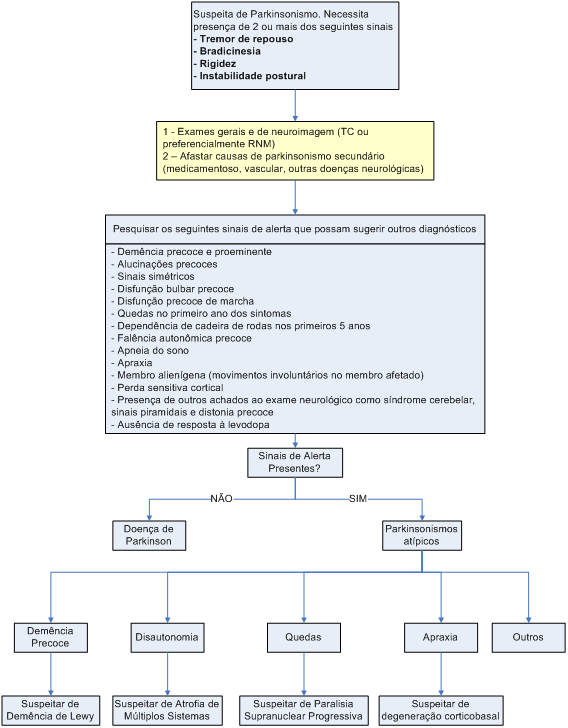
O paciente com DP, na maioria dos casos, procura auxilio médico com queixa de tremor, porém outras apresentações podem ser vistas e, por serem menos comuns, são mais dificilmente reconhecidas. Para o diagnóstico de parkinsonismo, a presença de pelo menos dois dos sinais cardinais abaixo são essenciais:
A presença de dois desses quatro sinais leva ao diagnóstico de parkinsonismo. A avaliação clínica completa ajudará a esclarecer o diagnóstico etiológico entre DP ou outras formas de parkinsonismo.
ETIOLOGIA E FISIOPATOLOGIA
A etiologia da DP é tida atualmente como multifatorial. A influência genética tem se comprovado pela detecção de diversos genes que estão relacionados com parkinsonismos familiares, mais comumente descritos em indivíduos mais jovens, como os genes PARKIN. Dos fatores ambientais, o contato com alguns pesticidas e com metais ambientais também encontra relatos como desencadeadores de DP
A presença dos corpúsculos de Lewy em estudo anatomopatológico, apesar de característica, não é patognomônica da DP, ocorrendo também em outros parkinsonismos e na síndrome de Down. Sabe-se que a formação destes está relacionada com a degradação anormal de proteínas intracelulares, gerando o acúmulo anormal de alfa-sinucleína. Esse acúmulo acaba interferindo no metabolismo celular. Há teorias que defendem o bulbo ofatório como o local inicial desse processo de acúmulo de alfa-sinucleía, que se espalha para outras áreas do cérebro com o avançar da doença.
Em termos de funcionamento, as estruturas dos núcleos da base atuam como moduladoras do movimento, tendo mecanismos tanto de facilitação (via direta) como de inibição do movimento (via indireta) a ser gerado pelos neurônios corticias. Sabemos que o principal substrato patológico da DP é a degeneração dos neurônios dopaminérgicos localizados na substancia negra pars compacta, e esses neurônios, mediante a atuação da dopamina em diferentes receptores, são responsáveis pelo aumento da atividade da via direta e inibição da atividade da via indireta, portanto, incentivando o movimento de forma bimodal. Com a ausência da dopamina ocorre aumento da atividade na via indireta, levando a pobreza e lentidão dos movimentos característicos do parkinsonismo. Esse modelo ainda tem muitas falhas metodológicas e não explica a totalidade das manifestações clínicas da DP.
ACHADOS CLÍNICOS
História Clínica
O paciente, cuja idade pode variar desde a adolescência (nas formas mais precoces) até idades bem avançadas, costuma ser alertado por familiares de que algo não está normal no seu andar, ou que começaram a notar um tremor ou ainda o paciente apresenta dor em extremidade, sem outra causa aparente.
A DP, de modo didático, tem duas formas básicas de apresentação: tremulante e rígido-acinética. A forma tremulante apresenta-se como tremor de repouso, unilateral, de início insidioso e piora progressiva, geralmente em meses ou anos, que evolui com o acometimento das demais extremidades e de segmento cervical com o evoluir da doença. Tipicamente, o paciente refere que o tremor desaparece quando ele vai pegar uma xícara ou está fazendo alguma atividade e piora quando está mais relaxado ou quando deambula (tremor de repouso). Essa forma é a que ocorre na maioria dos casos de DP idiopático. A forma rígido-acinética, por sua vez, é mais dificilmente reconhecida. Nota-se uma maior lentidão para realizar atividades cotidianas; algumas vezes, os familiares referem que o paciente passou a andar mais devagar, com passos curtos. Em alguns casos, essa pobreza de movimentos chega a ser tão marcante em somente um dos hemicorpos que o paciente recebe o diagnóstico errôneo de doença cérebro-vascular. Esses casos podem passar anos despercebidos, e, em casos extremos, por até uma década.
Os pacientes com DP também apresentam manifestações não motoras da doença. Dentre elas, podemos destacar as seguintes:
De todas as formas de apresentação, a mais típica é o paciente que se apresenta com tremor assimétrico, que pode ter bradicinesia ou rigidez e que apresenta excelente resposta à levodopa, sem outras causas de parkinsonismo. A presença dessa síndrome tem valor preditivo de 92% e é altamente específico.
Exame Físico
O exame físico do paciente com DP se inicia logo no primeiro contato. Observa-se uma pobreza de movimentação da musculatura da mímica enquanto a sua história é narrada e há diminuição da emoção sobre o conteúdo de seu discurso. O piscamento costuma ser lento. A voz usualmente é monótona, com timbre mais grave e de volume baixo. Em casos mais avançados, a disartria chega a ser importante a ponto de prejudicar o entendimento do que está sendo dito.
Ao examinarmos o equilíbrio estático, observamos que o paciente tem uma base normal. Ao andar, os passos costumam ter tamanho e velocidade reduzidos, além de observarem-se ainda menor balanço passivo dos braços e presença de tremor de repouso, os quais costumam ser mais evidentes do lado em que os sintomas se iniciaram. Em casos mais avançados, sinais com o freezing (parada súbita da marcha sem motivo aparente) e a festinação (aceleração repentina da marcha com inclinação para frente) podem ocorrer.
A força, os reflexos osteotendíneos, a coordenação e a sensibilidade estão normais. Ao exame do tônus, observa-se a presença do sinal da roda denteada nos segmentos acometidos. A presença do sinal de Meyerson pode ser detectada percutindo-se repetidas vezes a área glabelar – observa-se a presença anormal de piscamento inesgotável. No exame da motricidade ocular extrínseca, podemos observar seguimento sacádico, porém sem paresias.
Ainda no exame do paciente com DP, podemos observar a presença das complicações motoras do tratamento: discinesias e distonias:
discinesias: caracterizam-se por movimentos coreiformes – o paciente movimenta as extremidades de forma involuntária, arrítmica, com movimentos que migram entre as extremidades, flutuante, que lembra como se o paciente estivesse dançando. É importante caracterizar a que distância temporal esses movimentos ocorrem em relação à administração da levodopa, pois podem ser tanto por excesso como por falta desta;
distonias: são contrações mantidas, envolvendo músculos agonistas e antagonistas ao mesmo tempo, que determinam a manutenção de postura anômala daquele membro. Também é de extrema importância estabelecer a relação temporal desse fenômeno com a administração de levodopa.
DIAGNÓSTICO DIFERENCIAL
Devemos lembrar sempre dos diagnósticos a seguir.
Tremor Essencial (TE)
Dúvida comum nos consultórios, devido à freqüente comorbidade deste com a DP. Nem sempre se consegue diferenciá-los totalmente em uma primeira avaliação. O TE, ao contrário da DP, costuma ser um tremor cinético-postural, piorando em situações de movimentação ou posturas mantidas (tremor de atitude no tremor essencial versus tremor de repouso no Parkinson). Ao contrário do paciente com DP, no TE o paciente refere que o tremor “aparece” ao tentar pegar um objeto ou, por exemplo, quando segura uma xícara. Ele pode ser assimétrico, porém sua evolução se arrasta por vários anos e o caráter familiar é evidente na grande maioria dos casos.
Parkinsonismo Secundário
Medicamentoso
Os bloqueados do canal de cálcio com ação antivertiginosa (por exemplo, flunarizina) e os neurolépticos (por exemplo, haloperidol) são os mais freqüentes causadores em nosso meio, sendo outras causas antieméticos antidopaminérgicos (por exemplo, metoclopramida), reserpina e a tetrabenazina. O parkinsonismo desses pacientes costuma ser simétrico, com evolução mais branda. Os sintomas costumam regredir totalmente com a retirada da medicação, mas isso nem sempre acontece.
Vascular
Apresenta-se tipicamente como alteração da marcha com hesitação inicial e final proeminentes, assim como fenômeno de freezing. Instabilidade postural e história de quedas são freqüentes. Relacionado a múltiplos infartos, geralmente tem piora escalonada – a cada novo acidente vascular cerebral, nova piora dos sintomas. Se paciente devidamente tratado para causa da doença cérebro-vascular, o quadro pode permanecer estável por anos.
Outras Causas
Encefalites, neurossífilis, tumores – várias doenças que acometem o sistema nervoso central (SNC) podem causar sintomas semelhantes ao da DP e devem ser sempre excluídos com os exames apropriados a depender de cada caso.
Parkinsonismo Atípico
Esta classe costuma ter diagnóstico diferencial mais difícil, sendo necessário, às vezes, observar a evolução antes de fechar o diagnóstico definitivo.
Atrofia de Múltiplos Sistemas (AMS)
A forma parkinsoniana da AMS (AMS-P) geralmente se apresenta como parkinsonismo simétrico, por volta dos
Paralisia Supranuclear Progressiva (PSP)
Deve ser suspeitada sempre que a história de quedas for proeminente desde o início da doença. Ao exame, tipicamente encontra-se paresia do olhar vertical para cima e/ou para baixo, apesar desse achado aparecer em fases mais avançadas, associada à rigidez axial. Inicia-se na sexta a sétima décadas, e um achado que ajuda a diferenciar da DP é que o paciente com PSP tende a manter o tronco hiperestendido com pescoço em retrocolo, ao contrário do paciente com DP que tende a uma postura mais em flexão. Disartria e disfagia também ocorrem precocemente.
Degeneração Córtico-basal
O início se dá por volta dos 60 anos, com rigidez assimétrica, e o que a diferencia mais tipicamente da DP é a presença do membro alienígena (movimentos involuntários no membro afetado), associado à apraxia e perda sensitiva cortical. A presença de quadro demencial pode ser proeminente em alguns casos.
Demência dos Corpúsculos de Lewy
Esta demência, apesar de ser bastante prevalente, ainda é pouco reconhecida. Chama atenção a presença de flutuações cognitivas desde o início, com alucinações precoces, desatenção proeminente e perda de habilidades visoespaciais. Quando tratados com antipsicóticos, evoluem com piora importante do parkinsonismo. O paciente com DP também pode apresentar quadro demencial relacionado à doença, porém isso ocorre em fases bem avançadas, quando o quadro motor já tinha vários anos de duração.
Outras formas de parkinsonismo atípico como a demência frontotemporal com parkinsonismo, complexo parkinsonismo-demência de Guam, dentre outros podem estar presentes e devem ser considerados em casos especiais
De maneira geral, sempre que um dos sinais presentes na tabela 1 estiver presente, outros diagnósticos devem ser afastados.
Tabela 1: Sinais de alerta na avaliação de parkinsonismo
|
A presença de algum destes sinais indica uma avaliação mais detalhada para afastar outros diagnósticos |
|
Demência precoce e proeminente |
|
Alucinações precoces |
|
Sinais simétricos |
|
Disfunção bulbar precoce |
|
Disfunção precoce de marcha |
|
Quedas no primeiro ano dos sintomas |
|
Dependência de cadeira de rodas nos primeiros cinco anos |
|
Falência autonômica precoce |
|
Apneia do sono |
|
Apraxia |
|
Membro alienígena (movimentos involuntários no membro afetado) |
|
Perda sensitiva cortical |
|
Presença de outros achados ao exame neurológico como síndrome cerebelar, sinais piramidais e distonia precoce |
|
Ausência de resposta à levodopa |
EXAMES COMPLEMENTARES
Para excluir parkinsonismos secundários ou parkinsonismos atípicos, todo paciente com parkinsonismo deve ser submetido aos seguintes exames:
laboratório: hemograma, sódio, potássio, uréia, creatinina, cálcio iônico, fósforo, magnésio, VHS, PCR, sorologia para sífilis. Em casos selecionados, sorologia para HIV pode ser considerada;
neuroimagem: a tomografia computadorizada (TC) de crânio, em casos muito típicos com história de longa data, é suficiente para descartar causas estruturais. A ressonância magnética (RM), em casos com suspeita de parkinsonismo atípico, pode ser útil. Nos casos de AMS, observa-se hipersinal anelar em T2 na região dorsolateral do putâmen, além de hipersinal em forma de cruz na ponte. Nos casos de PSP, podemos observar atrofia do mesencéfalo, aumento do sinal em mesencéfalo e globo pálido, além de atrofia dos lobos frontais e temporais. Apesar dessas observações, ainda não existem medidas que se ocorram de forma sistemática, permitindo o diagnóstico somente pelo exame de imagem – a clínica do paciente deve ser sempre considerada como critério decisivo.
TRATAMENTO
O tratamento da DP é multifatorial e multidisciplinar. O mais importante é ressaltar que, como não há tratamento curativo, o ajuste medicamentoso deve ser feito somente à medida que os sintomas estiverem incomodando o paciente do ponto de vista funcional, ocupacional ou social de forma significativa. Vale destacar ainda que o biperideno, medicação antes bastante utilizada no tratamento da DP, atualmente deve ter seu uso evitado em virtude dos prováveis efeitos sobre a cognição. A presença de profissional familiarizado com as medicações e com a evolução da doença é fundamental para uma condução adequada do caso.
Medicamentoso
Selegilina
Inibidor da monoamina oxidase B com fraca atividade dopaminérgica, a selegilina foi muito utilizada por seu suposto papel como neuroprotetor, atualmente questionado por alguns pesquisadores. Pacientes em fases iniciais da doença costumam responder bem a essa medicação, cuja dose é habitualmente de 15 mg/dia.
Amantadina
Inicialmente utilizado como antiviral, essa medicação tem boa atividade dopaminérgica, além de ter a propriedade de reduzir as discinesias quando estas começam a aparecer. Costuma haver boa tolerância em doses até 300 mg/dia, apesar de poderem causar alucinações em fases mais avançadas da doença, as quais regridem com a redução da dose.
Agonistas Dopaminérgicos
A bromocriptina, antigamente muito utilizada no tratamento da DP, hoje tem seu uso reduzido pela introdução dos agonistas dopaminérgicos não-ergotamínicos, como o pramipexole e o ropinirole. Estes têm atividade dopaminérgica próxima à da levodopa, porém com maior meia-vida e, conseqüentemente, estimulação regular do receptor dopaminérgico, diminuindo as flutuações motoras. Essas medicações têm ainda efeito neuroprotetor e antidepressivo fracos. De efeitos colaterais mais típicos, observamos os “ataques de sono”, além de efeitos gastrointestinais. A dose efetiva do pramipexole é de até 4 mg/dia e a do ropinirole até 24 mg/dia.
Levodopa
Principal linha de tratamento da DP, com alto índice de eficácia em sintomas como bradicinesia e tremor. Geralmente tem seu início adiado ao máximo pelas complicações motoras que aparecem com seu uso em longo prazo, sendo primeira opção de tratamento quando a DP aparece em pacientes mais idosos. Como efeitos colaterais principais, encontramos náuseas, diarréia e hipotensão postural. Deve ser sempre administrada com inibidor da enzima que degrada a levodopa perifericamente (benzerasida, carbidopa), a fim de aumentar sua biodisponibilidade no SNC. O tratamento deve ser iniciado com doses pequenas, aumentando-se progressivamente à medida que o paciente tolerar. Quanto à posologia, no início, as tomadas podem ser divididas
Inibidores da COMT
Esta classe de medicação foi introduzida recentemente no tratamento da DP por sua ação sobre a COMT, aumentando a meia-vida da levodopa no SNC, reduzindo as flutuações motoras e, conseqüentemente, as discinesias. O tolcapone, quando administrado, deve ser acompanhado de monitorização freqüente das enzimas hepáticas, sendo sua dose habitual entre
Outros Medicamentos
Tratamentos específicos para as manifestações não motoras da DP podem ser usadas, como antidepressivos tricíclicos e inibidores da recaptação de serotonina para os quadros de depressão. Antipsicóticos atípicos, como a quetiapina, podem ser utilizados para o controle de agitação e alucinações. Anticolinesterásicos e antagonistas glutamatérgicos podem ser usados quando quadro demencial se iniciar. O tratamento de queixas disautonomicas também pode ser abordado com medidas comportamentais e medicamentosas específicas.
Reabilitação
Fisioterapia
A instabilidade postural e o freezing, sintomas extremamente incapacitantes da DP, não têm qualquer resposta significativa com o tratamento medicamentoso, encontrando na fisioterapia sua principal intervenção. Além disso, a fisioterapia ajuda da melhora da marcha e da bradicinesia, tornando o paciente mais dinâmico e evitando complicações como quedas.
Fonoaudiologia
A disartria parkinsoniana também é outro sintoma bastante debilitante da DP e mostra melhoras muito satisfatórias com o emprego de técnicas fonoaudiológicas, como a de Lee Silverman.
Terapia Ocupacional
Desenvolve habilidades motoras, com melhora da bradicinesia e melhora da auto-estima do paciente.
TÓPICOS IMPORTANTES E RECOMENDAÇÕES
Para diagnóstico de parkinsonismo são necessários pelo menos dois dos seguintes sinais: bradicinesia, tremor (de repouso), rigidez e instabilidade postural. Uma avaliação clínica completa é necessária para diagnosticar DP ou outras formas de parkinsonismo.
O principal substrato anatômico da DP é a degeneração dos neurônios dopaminérgicos localizados na substância negra.
A DP é uma doença de etiologia multifatorial, cujos sintomas vão além da apresentação motora mais comumente conhecida.
A DP tem duas formas básicas de apresentação: tremulante e rígido-acinética.
A forma tremulante inicialmente se apresenta como tremor de repouso unilateral, que evolui com o acometimento das demais extremidades e do pescoço ao longo dos anos. Já na forma rígido-acinética há pobreza de movimentos, lentidão em realizar atividades cotidianas e passos curtos. Esta última é a de mais difícil reconhecimento.
Além das manifestações motoras, a DP pode levar a alterações cognitivas, comportamentais, disautonômicas, olfatórias e distúrbios do sono.
O TE piora em situações de movimentação ou posturas mantidas. Já o tremor do Parkinson aparece em repouso e pode melhorar durante a movimentação (tremor de atitude no TE versus tremor de repouso no Parkinson).
Muitas drogas podem causar parkinsonismo, como os neurolépticos (por exemplo, haloperidol), os bloqueadores de canal de cálcio usados no tratamento de vertigem (por exemplo, flunarizina) e alguns antieméticos (por exemplo, metoclopramida).
A demência com corpos de Lewy é uma causa de demência associada a parkinsonismo. Nesta doença, a demência aparece em fases iniciais, ao passo que a demência da DP se inicia em fases muito avançadas da doença.
A presença de sinais de alerta na avaliação de parkinsonismo (por exemplo, demência precoce, alucinações precoces, simetria) indica uma avaliação mais detalhada do quadro para afastar outros diagnósticos
Avaliação clínica e exames laboratoriais são importantes para afastar causas de parkinsonismo secundário e atípico de forma a estabelecer o tratamento mais adequado e determinar o prognóstico.
Em casos muito típicos de DP, com história de longa data, a TC de crânio é suficiente para descartar causas estruturais. Em casos atípicos é preferível a RM.
Visto que não há tratamento curativo, o ajuste medicamentoso deve ser feito somente à medida que os sintomas estiverem incomodando o paciente do ponto de vista funcional, ocupacional ou social.
As principais drogas utilizadas no tratamento são seleginina, amantadina, agonistas dopaminérgicos (pramipexole e ropinirole), levodopa e inibidores da COMT.
O tratamento da DP envolve múltiplos medicamentos, medidas comportamentais e assistência multidisciplinar, sendo necessário o acompanhamento de equipe especializada para que o paciente seja conduzido da maneira mais adequada.
ALGORITMO
Algoritmo 1: Avaliação de paciente com suspeita de DP
BIBLIOGRAFIA
Comentários
Por: Atendimento MedicinaNET em 01/06/2016 às 14:56:07
"Prezado Jaime Zonis. A prevalência do Mal de Paskinson é de 1% na população em geral, com predomínio em pacientes acima dos 50 anos. Cerca de 15% dos casos de Parkinson apresentam algum caso prévio da doença na família, devido a um componente hereditáiro associado a mutações de cerca de 5 genes (LRRK2, PARK2, PARK7,PINK1 ou SNCA) ou por outras alterações ainda não identificadas. Algumas alterações destes genes também estão relacionadas à doença, mas de forma não hereditária. Algumas outras alterações genéticas podem aumentar o risco da doença, mas não a determinam em algumas famílias. Atenciosamente, Os Editores."
Por: JAIME ZONIS em 31/05/2016 às 22:24:56
"gostaria de saber a prevalência hereditária para d. de Parkinson?"
Por: Acesso Corporativo em 10/09/2013 às 23:22:20
"Muito bom"