Alargamento de Mediastino
INTRODUÇÃO E DEFINIÇÕES
Alargamento de mediastino é o termo utilizado para descrever alterações na radiografia torácica das estruturas mediastinais. A avaliação do mediastino muitas vezes é subjetiva e a descrição dos achados varia conforme o profissional que avaliou a radiografia. Para tornar este sinal mais objetivo, estabeleceu-se como positivo um diâmetro mediastinal na altura do arco aórtico maior que
Figura 1: Alargamento focal do mediastino.

Figura 2: Paciente com alargamento difuso do mediastino.
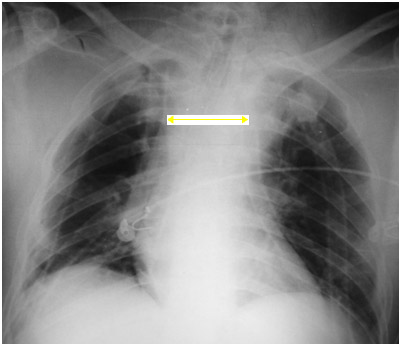
ETIOLOGIA E FISIOPATOLOGIA
O Alargamento de mediastino é um achado que pode representar alterações radiológicas provocadas por diversas doenças, que podem ser didaticamente divididas em:
1. Causas vasculares: pós-trauma, aneurismas de grandes vasos, dissecção de aorta.
2. Causas infecciosas: mediastinite aguda, mediastinite subaguda, mediastinite fibrosante, infecções crônicas (tuberculose, paracoccidioidomicose).
3. Tumores e cistos: timoma, tumores germinativos, tumores neurogênicos, linfomas, cistos mesoteliais, cistos derivados do intestino primitivo.
4. Lesões simulando tumores de mediastino: bócio intratorácico, lesões pulmonares, sarcoidose, lesões esofágicas.
A Tabela 1 lista as principais causas conforme esta divisão.
Tabela 1: Principais causas do Alargamento de mediastino
|
Causas vasculares |
Lesão traumática da aorta; aneurisma de aorta; dissecção de aorta; dilatações e aneurismas de veia cava superior, veias braquiocefálicas e veia ázigos; dilatações e aneurismas de artérias pulmonares; anomalias vasculares congênitas |
|
Causas infecciosas |
Mediastinite aguda; mediastinite subaguda; mediastinite crônica |
|
Tumores e cistos mediastinais |
Hiperplasia e tumores tímicos; tumores de células germinativas; linfomas; tumores neurogênicos; cistos mediastinais |
|
Lesões simulando tumores de mediastino |
Bócio intratorácico; higroma cístico; lesões esofágicas; lesões pulmonares; sarcoidose; lesões provenientes do abdome |
ACHADOS CLÍNICOS
História Clínica
De acordo com a história clínica, podemos dividir os pacientes em 3 grupos principais, o que ajudará no estabelecimento do diagnóstico diferencial, na solicitação de exames complementares e a definir o risco de morte imediato do paciente.
1. Pacientes assintomáticos, oligossintomáticos ou pacientes com história arrastada: nestes casos, muitas vezes o alargamento mediastinal foi um achado de exame. Estas informações apontam para lesões tumorais, cistos, lesões vasculares crônicas, infecções crônicas e sarcoidose. Devido ao crescimento lento e à adaptação das estruturas, grandes massas podem situar-se no mediastino sem causar sintomas significativos. No caso de pacientes assintomáticos, o diagnóstico de tumoração benigna torna-se o mais provável.
2. Paciente com sintomas infecciosos agudos (< 72 horas): em geral, os pacientes apresentam dor torácica e febre, com ou sem alteração hemodinâmica. A suspeita deve ser direcionada para causas infecciosas. Sempre pesquisar antecedente recente de procedimento ou afecção dentária, trauma ou manipulação esofágica, cirurgia cardíaca ou esternotomia.
3. Paciente com dor torácica aguda ou instabilidade hemodinâmica, sem sinais infecciosos: nesta situação, causas vasculares agudas devem ser suspeitadas, como dissecção de aorta, rotura de aneurismas, trauma etc.
Os sintomas podem ser próprios de cada doença, como a febre vespertina na tuberculose, ou podem ser causados por efeito de massa, causando compressão ou invasão de estruturas mediastinais. Nestes casos, os sintomas variam conforme a estrutura acometida, conforme ilustrado na Tabela 2.
Tabela 2: Sintomas apresentados e estrutura possivelmente acometida
|
Sintomas |
Estrutura possivelmente acometida |
|
Tosse |
Via aérea |
|
Dor torácica |
Pleura e estruturas nervosas |
|
Dispneia |
Traqueia |
|
Disfagia |
Esôfago |
|
Rouquidão |
Nervo laríngio recorrente |
|
Síndrome de veia cava superior (dispneia, circulação colateral torácica, estase jugular, edema de face e membros superiores) |
Veia cava superior |
|
Sintomas cardiovasculares |
Pericárdio/coração/aorta |
|
Elevação da cúpula frênica |
Nervo frênico |
Exame Físico
O exame físico deve ser completo, e alguns achados podem sugerir a doença de base antes mesmo da solicitação de exames complementares adicionais (Tabela 3).
Tabela 3: Alterações de exame físico e doenças associadas
|
|
Exame físico |
Doenças associadas |
|
Causas vasculares |
Pulsos |
Atenção para assimetria, que pode indicar dissecção de aorta |
|
Hipotensão arterial e elevação de frequência cardíaca |
Instabilidade hemodinâmica pode estar presente em causas vasculares graves | |
|
Fenótipo longilíneo e aracnodactilia |
Sugerindo doença de Marfan (fator de risco para dissecção de aorta) | |
|
Ausculta cardíaca |
A procura de sopro (pode estar presente na dissecção) ou abafamento de bulhas (derrame pericárdico) | |
|
Causas tumorais |
Linfonodomegalia |
Pode estar presente em linfomas ou doenças infecciosas crônicas (p.ex., tuberculose) |
|
Palpação escrotal |
Importante para tumores germinativos | |
|
Estase jugular, dispneia ao decúbito, presença de circulação colateral torácica |
Síndrome de veia cava | |
|
Ausculta pulmonar |
Doenças pleuropulmonares | |
|
Causas infecciosas |
Sinais vitais |
Avaliação da repercussão sistêmica |
|
Palpação cervical |
Coleções, abscessos e linfonodomegalia | |
|
Oroscopia |
Afecção dentária, abscesso amigdaliano | |
|
Palpação esternal |
Instabilidade esternal | |
|
Ausculta pulmonar |
Doenças pleuropulmonares |
DIAGNÓSTICO DIFERENCIAL
Causas Vasculares
Alterações de origem vascular são responsáveis por até 10% das massas mediastinais. Podem ser divididas de acordo com o compartimento mediastinal (anterior, médio ou posterior), ou de forma mais prática, classificadas de acordo com sua origem: sistema venoso pulmonar, sistema venoso sistêmico, sistema arterial pulmonar, sistema arterial sistêmico.
O traumatismo torácico pode causar Alargamento de mediastino devido a lesões de estruturas vasculares (ruptura de aorta, tamponamento cardíaco, lesões de cava e vasos pulmonares) em geral acompanhadas de outras lesões importantes, podendo o doente se apresentar com ou sem instabilidade hemodinâmica. No paciente víitima de traumatismo torácico, estas lesões devem ser prontamente investigadas e tratadas devido à potencial gravidade das mesmas.
Anormalidades no Sistema Venoso Pulmonar
As anormalidades da drenagem venosa pulmonar incluem: confluência venosa pulmonar e retorno venoso pulmonar anômalo parcial ou total. Algumas variações anatômicas não-patológicas também podem parecer massas mediastinais à radiografia simples.
Anormalidades do Sistema Venoso Sistêmico
As principais causas são: aneurismas de veia cava superior e inominada, dilatação da veia cava superior, dilatação de veia ázigos e/ou hemiázigos.
A elevação da pressão venosa central é o maior fator causal da dilatação da veia cava superior, o que se dá em geral por descompensação cardiológica. O exame radiográfico denota um Alargamento de mediastino à esquerda liso e bem definido. Outras causas de dilatação da veia cava superior são estenose tricúspide, tamponamento cardíaco, neoplasias intratorácicas, mediastinite fibrosante, retorno venoso pulmonar anômalo, aneurismas de veia cava superior, linfadenomegalia mediastinal, aneurisma de aorta, enfisema mediastinal severo e trombose de veia cava superior.
Aneurismas da veia inominada são raros e podem gerar, à radiografia simples de tórax, uma imagem de “duplo arco aórtico”, mimetizando uma pseudocoarctação de aorta, condição que merece diagnóstico diferencial.
O aumento da veia ázigos pode simular uma massa paratraqueal ou mesmo uma linfadenomegalia mediastinal. As causas mais comuns são insuficiência cardíaca, variação anatômica, obstrução da veia cava superior, obstrução da veia cava inferior e hipertensão portal. Já as causas incomuns incluem malformação arteriovenosa, ausência congênita de veia cava inferior, causas idiopáticas, síndromes de asplenia ou poliesplenia, gravidez, retorno venoso anômalo pulmonar total, sequestro pulmonar (especialmente extralobar), insuficiência tricúspide e aneurisma.
Anormalidades no Sistema Arterial Pulmonar
A dilatação de artérias pulmonares também pode causar Alargamento de mediastino na radiografia de tórax, sendo as principais causas: variação anatômica, insuficiência cardíaca, insuficiência cardíaca de alto débito, cor pulmonale, shunt intracardíaco esquerda para direita, doença pulmonar tromboembólica, estenose de valva pulmonar, insuficiência ou estenose mitral, aneurisma de artéria pulmonar, dissecção de artéria pulmonar, retorno venoso pulmonar anômalo e tetralogia de Fallot.
Anormalidades no Sistema Arterial Sistêmico
As anomalias do sistema arterial sistêmico que podem se manifestar como Alargamento de mediastino incluem: divertículo de ventrículo esquerdo, aneurisma de ventrículo esquerdo, aneurisma do seio de Valsalva, fístula da artéria coronária, estenose aórtica, duplo arco aórtico, arco aórtico cervical, arco aórtico direito, artéria inominada anômala, coarctação de aorta, malformação arteriovenosa, além de dissecções e aneurismas da aorta torácica e seus ramos, sendo estes últimos os mais comuns em adultos.
1. Aneurisma de Aorta Torácica
A causa mais frequente de Alargamento de mediastino de causa vascular são os aneurismas de aorta torácica. Em uma série de Lyon, 31 de 68 massas vasculares eram aneurismas de aorta e, dentro deste grupo, a etiologia mais frequente foi a aterosclerose. Outras etiologias incluem: infecciosa, pós-traumática e degenerativa (síndrome de Marfan e de Ehlers-Darlos).
Por definição, um aneurisma envolve a dilatação de todos os componentes da parede do vaso. Apesar dos aneurismas serem mais frequentes que as dissecções da aorta torácica, sua ruptura é infrequente. Em geral, a suspeita inicial reside em uma radiografia de tórax com massa ou alargamento mediastinal, onde frequentemente visualiza-se a calcificação mural. Outros achados, como compressão e deslocamento de estruturas, podem estar presentes. A tomografia computadorizada com contraste permite o diagnóstico acurado inclusive fornecendo dados anatômicos importantes para o tratamento, como origem, extensão, envolvimento de ramos e complicações, por exemplo, a presença de trombos murais. Com o advento dos tomógrafos de nova geração, o uso da aortografia e da ressonância nuclear magnética fica reservado a poucos casos.
As manifestações clínicas variam de acordo com a localização e o tamanho do aneurisma. Muitas vezes assintomáticos, os aneurismas de aorta torácica podem causar tosse, hemoptise, dispneia com sinais de compressão traqueobrônquica e cianose de face e extremidades. A probabilidade de ruptura está diretamente associada ao diâmetro do aneurisma. Dapunt et al. verificaram uma incidência de ruptura de 2% em aneurismas menores que 5 cm de diâmetro e acima de 50% para os maiores que 10 cm de diâmetro. O objetivo do tratamento cirúrgico é prevenir a ruptura, sendo realizado cirurgicamente por diversas técnicas, incluindo o tratamento endovascular, sendo a escolha da técnica a ser empregada orientada principalmente pela anatomia do aneurisma em questão.
2. Dissecção de Aorta
A dissecção de aorta é uma verdadeira emergência médica que necessita de pronto reconhecimento e tratamento adequado. A dissecção ocorre devido a uma pequena ruptura na parede interna da aorta que possibilita a passagem de sangue criando um espaço dentro da camada média, gerando uma falsa luz. A condição predisponente mais comum é a hipertensão arterial sistêmica, sendo outras causas menos comuns a síndrome de Marfan, Ehlers-Darlos, coarctação da aorta e sífilis. As dissecções de aorta são classicamente divididas em tipo A e tipo B. A tipo A envolve a aorta ascendente e responde por
3. Pseudoaneurismas Pós-traumáticos ou Pós-cirúrgicos
Os pseudoaneurismas podem ocorrer em 2 a 5% dos pacientes com trauma aórtico não diagnosticado. Noventa por cento destes ocorrem imediatamente após a emergência da artéria subclávia esquerda. Pseudoaneurismas também devem ser considerados em pacientes submetidos a operações de aorta torácica, apesar de não serem comuns. A tomografia computadorizada ou a ressonância nuclear magnética tem boa acurácia diagnóstica, sendo por vezes desnecessário o emprego da angiografia.
Causas Infecciosas
O espectro das possíveis causas infecciosas para o Alargamento de mediastino varia desde quadros agudos e subagudos (mediastinite) até quadros crônicos e indolentes (histoplasmose).
Mediastinite Aguda
Quadros infecciosos de evolução rápida e com acentuada gravidade marcam a história da mediastinite aguda. Febre, queda do estado geral e dor retroesternal com evolução para sepse são encontrados. Dentre as principais causas, tem-se:
1. Pós-operatório de Cirurgias Transesternais
Pacientes em pós-operatório de cirurgias cardíacas ou outros procedimentos transesternais apresentam risco de infecção do mediastino por contaminação local. Devido à gravidade da situação, o pronto diagnóstico é fundamental e o quadro clínico geralmente é de sinais infecciosos sistêmicos, como febre e queda do estado geral, podendo haver sinais de infecção na ferida operatória, como edema, rubor, calor, flutuação e presença de secreção. É importante, ao exame físico, tentar verificar a presença de instabilidade esternal.
2. Perfuração Esofágica
Pode ser causada por trauma, em geral, penetrante, iatrogenia por instrumentação endoscópica ou cirúrgica do esôfago, ingestão de corpo estranho e pela síndrome de Boerhaave. Independentemente da causa, quando a perfuração leva à contaminação do mediastino, estabelece-se um quadro de extrema gravidade e que necessita de pronto diagnóstico e tratamento.
3. Infecção Subdiafragmática
Esta é uma causa infrequente, porém descrita, de mediastinite. Registrada em casos de infecções abdominais graves, decorre da contaminação por contiguidade, em geral na porção inferior do compartimento visceral do mediastino.
4. Mediastinite Necrosante Descendente
Esta forma letal de mediastinite é observada acompanhando infecções cervicais severas relacionadas com abscessos de orofaringe. Em geral, estes abscessos decorrem de infecções oriundas de processos dentários, por isso tratamento odontológico prévio é dado importante na história. Outras infecções primárias incluem: abscesso peritonsilar ou retrofaríngio, angina de Ludwig e epiglotite. São infecções com frequente associação de germes tanto aeróbios e anaeróbios, como Gram-negativos e Gram-positivos, o que garante sinergismo e, consequentemente, potencialização. Entretanto, o Streptococcus beta-hemolítico pode ser o único micro-organismo encontrado.
A mediastinite pode estabelecer-se a despeito de tratamento adequado para a infecção cervical e o envolvimento do mediastino pode ocorrer precocemente, dentro de 12 horas ou tardiamente, até 2 semanas do início do quadro infeccioso primário. O quadro séptico (febre, queda do estado geral) é o grande marcador do comprometimento do mediastino. Podemos detectar dor retroesternal, disfagia, dispneia e edema de região cervical até porção superior da parede anterior do tórax, todos de intensidade variável. Alterações eletrocardiográficas inespecíficas, atrito e derrame pericárdico, bem como derrame pleural, podem aparecer devido ao comprometimento de pericárdio e pleura. O alargamento do mediastino pode vir acompanhado de outros sinais radiológicos, como desvio da coluna aérea traqueal e enfisema de mediastino. A tomografia computadorizada possibilita melhor estudo da extensão do processo e sua relação com estruturas adjacentes, permitindo visualização de formação de abscesso, infiltração de tecidos moles com alteração dos planos gordurosos e, eventualmente, formação de gás.
Mediastinite Subaguda
Sua definição não é clara, mas engloba processos infecciosos que envolvem o mediastino e produzem sintomatologia mínima a moderada. Dor retroesternal, febre, sudorese noturna acompanhados de alargamento mediastinal à radiografia de tórax apontam para este quadro. São em geral infecções fúngicas, por micobactérias ou, mais raramente, actinomicose. O quadro é raro em imunocompetentes e tem se tornado mais frequente devido à crescente parcela de pacientes imunodeprimidos, como os transplantados sujeitos ao uso de imunossupressores e especialmente os pacientes com aids. Nos indivíduos imunocompetentes, a histoplasmose e a tuberculose são as infecções mais encontradas. Em pacientes imunodeprimidos, as micobactérias não-tuberculose e o próprio bacilo de Koch são as causas mais proeminentes de linfadenopatia mediastinal. A tomografia computadorizada de tórax permite boa definição anatômica, entretanto, o diagnóstico de certeza é feito com a identificação do agente etiológico em tecidos ou por cultura. O emprego de métodos invasivos para biópsia é frequente, sendo a mediastinoscopia e a mediastinotomia anterior os acessos mais utilizados. A videotoracoscopia também pode ser indicada. O uso de métodos menos invasivos, como a biópsia transparietal guiada por tomografia e a biópsia por agulha fina com ultrassonografia endoscópica estão se tornando mais frequentes.
Infecção Mediastinal Crônica
Vários tipos de linfadenopatia mediastinal infecciosa podem ser causa de Alargamento de mediastino. Micobacterioses, principalmente a tuberculose, Histoplasma capsulatum, paracoccidioidomicose e outras infecções fúngicas podem ser encontradas. O quadro clínico destes pacientes em geral é assintomático, porém, podemos encontrar sintomas atribuídos à própria infecção, por exemplo febre, tosse e emagrecimento na tuberculose. Outros sintomas possíveis são os decorrentes do efeito de massa que a adenopatia pode causar, como dispneia, tosse, disfagia e obstrução de retorno venoso (síndrome de veia cava). A tomografia de tórax complementa os achados radiográficos, avaliando dimensão, localização e densidade da adenopatia, bem como a relação com estruturas adjacentes. Métodos invasivos, à semelhança dos descritos no item anterior, podem ser necessários para biópsia, entretanto, nestes quadros crônicos, tanto a avaliação histopatológica como a cultura da biópsia podem não resultar em diagnóstico etiológico conclusivo.
Mediastinite Fibrosante
Raro processo benigno que resulta na deposição de tecido fibroso denso principalmente no compartimento visceral do mediastino. Este processo inflamatório pode levar ao “aprisionamento” e compressão de estruturas mediastinais. A causa exata é desconhecida na maioria dos casos, entretanto, implica-se como maior fator etiológico a resposta anormal à infecção pelo Histoplasma capsulatum. Outras causas descritas são infecção fúngica (aspergilose, blastomicose); micobacteriose (tuberculose e não-tuberculose); infecções bacterianas (nocardiose e actinomicose). A evolução da doença pode ser autolimitada, porém pode cursar com complicações limitantes e até fatais. Cerca de 40% dos pacientes são assintomáticos e a descoberta da doença se faz por achado em exame radiográfico. Nos outros 60% dos pacientes, os achados clínicos variam com as estruturas envolvidas. Compressão de vias aéreas, veia cava superior, veias e artérias pulmonares e esôfago respondem pela sintomatologia. O Alargamento de mediastino pode ser encontrado de
Tumores e Cistos de Mediastino
Em crianças, as lesões mediastinais seguem a seguinte ordem decrescente de frequência: tumores neurogênicos, cistos entéricos, tumores benignos de células germinativas, linfomas, linfangiomas, tumores tímicos e cistos pericárdicos. Já em adulto, temos: tumores neurogênicos, tumores tímicos, linfomas, tumores de células germinativas, cistos entéricos e cistos pericárdicos. A idade também guarda correlação com o índice de malignidade, pois, abaixo de 20 anos, encontramos 1/3 de malignidade nas lesões mediastinais; entre 20 e 40 anos, o índice sobe para 50% de malignidade e acima dos 40 anos, voltamos a verificar 1/3 de malignidade.
Em crianças, os sintomas respiratórios (tosse, estridor e dispneia) são mais proeminentes, porque mesmo pequenas massas podem diminuir acentuadamente o calibre da via aérea. A compressão do pulmão também é mais frequente em crianças e pode gerar quadro infeccioso e se apresentar com febre, queda do estado geral e dor torácica.
Hiperplasia e Tumores do Timo
A hiperplasia tímica verdadeira é caracterizada por aumento de volume e peso do timo, que radiologicamente pode ser representada por massa visualizada na topografia tímica. Em geral assintomática, pode estar associada à miastenia grave. É uma entidade rara e é difícil sua diferenciação dos tumores de mediastino anterior. O tratamento é a ressecção, uma vez que a simples biópsia apresentando hiperplasia tímica não exclui a possibilidade de neoplasia associada.
Timomas são os tumores mais frequentemente encontrados no compartimento ântero-superior do mediastino. A faixa etária de maior incidência encontra-se entre 50 e 60 anos. Este tumor tem prognóstico relacionado com o grau de invasão de adjacências e com a característica histológica. Geralmente assintomáticos, os timomas podem gerar sintomas relacionados ao próprio tumor, como invasão ou compressão de estruturas mediastinais e pela presença de síndromes clínicas associadas, como miastenia grave, aplasia de células vermelhas, hipogamaglobulinemia, tireoidite autoimune, lúpus eritematoso sistêmico e artrite reumatoide.
A miastenia grave é a mais frequente síndrome clínica associada ao timoma, podendo chegar a 45% dos casos. Esta associação é importante, pois estes pacientes costumam apresentar uma evolução clínica da doença mais rápida e agressiva, com progressão rápida dos sintomas miastênicos.
O Alargamento de mediastino é o achado mais frequente na radiografia simples de tórax. A tomografia computadorizada é frequentemente diagnóstica, muitas vezes dispensando biópsia. O tratamento de eleição é a timectomia, pois alguns tumores podem ser multifocais.
Entre os tumores menos frequentes do timo estão os carcinomas e os tumores neuroendócrinos. O carcinoma epidermoide é a variante mais encontrada, mesmo assim é raro. O prognóstico nestes tumores é reservado.
Os cistos tímicos são raros e, em sua grande maioria, assintomáticos. Muitas vezes, o diagnóstico é o achado de Alargamento de mediastino à radiografia simples de tórax. A tomografia de tórax pode firmar o diagnóstico, entretanto, em caso de dúvida diagnóstica, como degeneração cística de timomas ou suspeita de linfomas, a ressecção da lesão é justificável.
Tumores de Células Germinativas
Os tumores germinativos primários de mediastino representam migração de células germinativas extragonadais durante a vida embrionária e correspondem a cerca de 20% das lesões neoplásicas que acometem o compartimento mediastinal anterior. Metade de todos os tumores germinativos extragonadais em adultos tem localização no mediastino anterosssuperior, e podem ser benignos ou malignos.
1. Teratoma
É o tumor germinativo benigno mais frequente (cerca de 8% de todos os tumores mediastinais). Em adultos, são massas de crescimento lento e assintomáticas em 2/3 dos casos, aparecendo mais frequentemente como achado em radiografias. Quando presentes, os sintomas por compressão são os mais comuns, principalmente dor torácica, tosse e dispneia. Também podem ser encontrados sintomas sistêmicos como febre, sudorese, astenia, perda de peso e anemia.
A radiografia simples de tórax apresenta alargamento mediastinal, na maioria das vezes inespecífico. A tomografia computadorizada é indispensável, uma vez que permite identificar detalhes da lesão sugestivos da linhagem histológica, como densidades diferentes, características de gordura, tecidos moles e cistos, além de calcificações, muitas vezes grosseiras.
Os teratomas ditos “maduros” são aqueles com áreas císticas em seu interior representadas por conteúdo sebáceo, gelatinoso ou líquido, podendo conter elementos completos como dentes, pelos, cartilagem e epitélios de várias origens, podendo ser denominados de “cistos dermoides”. As formas imaturas também contêm elementos das três camadas celulares, porém, apresentando menor grau de diferenciação, podendo adquirir características invasivas e até metastatizar. O tratamento cirúrgico está indicado em todos os casos de teratomas, dispensando a necessidade de biópsia prévia. A variante de maior malignidade é chamada de teratocarcinoma, que se apresenta agressiva e altamente metastática, sendo raramente passíveis de ressecção, uma vez que frequentemente já apresentam metástases à distância no momento do diagnóstico.
2. Tumores Seminomatosos de Mediastino
Representam cerca de 30% dos tumores germinais malignos de mediastino, ocorrendo quase que exclusivamente em homens de
A dosagem de marcadores tumorais na suspeita de tumores germinativos é importante tanto para diagnóstico quanto para prognóstico. Devem ser dosados a betagonadotrofina coriônica (beta-HCG) e a alfafetoproteína. O beta-HCG é produzido por células coriônicas e seus títulos oscilam com a quantidade das mesmas contidas pelo tumor. O seminoma pode expressar este marcador em 10% dos casos, sendo títulos de beta-HCG superiores a 100 ng/mL indicativos de tumores não-seminomatosos. Já a alfafetoproteína, produzida por tumores vitelínicos, está normalmente ausente nos seminomas. A desidrogenase lática é um marcador menos especifico, mas que, em paciente jovens com grandes massas mediastinais, pode ter valor de diagnóstico presuntivo. Investigação testicular por ultrassonografia é mandatória, mesmo sendo raras as metástases de seminomas testiculares para o mediastino.
3. Tumores Não-seminomatosos
Representam cerca de 2/3 dos tumores germinativos malignos. Esta classe de tumores inclui os carcinomas de células embrionárias, os coricarcinomas, tumores do saco vitelínico, o teratocarcinoma e os tumores mistos. Na tomografia, costumam ter um aspecto mais agressivo, borrando os planos entre vasos, sendo mais irregulares, com densidades diferentes sugerindo áreas de hemorragia ou necrose, sem calcificações. São neoplasias extremamente agressivas, apresentam títulos elevados de beta-HCG e alfafetoproteína, que devem reduzir após ressecção completa do tumor. Em pacientes com resposta completa após o tratamento e declínio dos marcadores, a sobrevida em 10 anos chega a 83%; já nos casos em que o declínio foi insatisfatório, a sobrevida foi de 29%. As metástases para pulmão, linfonodos mediastinais e fígado estão presentes em 95% dos casos no momento do diagnóstico.
Linfomas
Os linfomas constituem a segunda lesão mais comum do mediastino anterior e representam cerca de 20% das lesões mediastinais malignas do adulto. Os linfomas de Hodgkin afetam o mediastino em 50% dos casos; já os linfomas não-HHodgkin, em apenas 20%. Os sinais e sintomas mais encontrados devido ao envolvimento mediastinal são: síndrome da veia cava superior, rouquidão, síndrome de Horner, disfagia, dispneia, dor torácica, tosse e derrames pleurais ou pericárdicos. O linfoma de Hodgkin acomete mais frequentemente adultos, que, muitas vezes, iniciam com os chamados sintomas B (febre, sudorese noturna e perda de peso). As adenopatias periféricas (supraclaviculares, axilares e inguinais) são muito frequentes nos linfomas e a biópsia destes muitas vezes garante um diagnóstico mais fácil do que a abordagem da lesão mediastinal. Entretanto, em alguns casos, é necessária a abordagem por mediastinoscopia, mediastinotomia ou mesmo por toracotomia e videotoracoscopia. Atualmente, a biópsia por agulha vem ganhando terreno nestes casos, sejam elas transparietais guiadas por tomografia computadorizada ou por agulha fina com ultrassonografia endoscópica. Deve-se salientar que, nestes últimos dois métodos, a menor quantidade de material que fornecem, principalmente na agulha fina, bem como a menor “janela” anatômica permitida, são fatores limitantes. Expectativas de cura para os tipos Hodgkin e não-Hodgkin são respectivamente 80% e 50%.
Tumores Neurogênicos
Historicamente, estas lesões correspondem de
Em adultos, os tumores neurogênicos costumam ser assintomáticos, e muitas vezes são encontrados como achados à radiografia de tórax de rotina. Tosse, dispneia, cornagem, dor torácica, síndrome de Horner e outros sintomas causados por compressão devido ao efeito de massa do tumor podem ser encontrados. Poucos pacientes (3 a 6%) têm evidências de compressão medular. Sintomas constitucionais, sobretudo perda de peso, estão fortemente relacionados com malignidade. As características radiológicas são variáveis, em geral, alargamento mediastinal unilateral em mediastino posterior é o achado mais comum. Podem se apresentar como massa lobulada ou não, e calcificações aparecem ocasionalmente. Alterações nas adjacências, como erosão costal ou vertebral, não necessariamente indicam malignidade, visto que apenas os efeitos de massa de tumores benignos podem originar tais alterações. A tomografia computadorizada de tórax é exame obrigatório para completa avaliação de extensão, bem como relação anatômica com estruturas adjacentes. A ressonância magnética pode ser necessária para determinar o grau de invasão e o acometimento espinhal, e, segundo alguns autores, também tem a vantagem de definir características que apontam para a etiologia da lesão, como neurofibroma, neurilemoma ou ganglioneuroblastoma. Em crianças com lesões malignas, é frequente a síndrome de Horner e, às vezes, paraplegia. A radiologia pode demonstrar áreas de necrose devido ao rápido crescimento tumoral. Alguns tumores neurogênicos podem originar sintomas devido a sua capacidade de produção de substâncias, como o feocromocitona que produz catecolaminas, tornando útil, neste caso, dosagem de ácido vanilmandélico na urina. Os neurofibromas são frequentemente vistos em associação com a neurofibomatose generalizada (doença de von Recklinghausen) e, nestes casos, a probabilidade de degeneração maligna é de
Tabela 4: Tumores neurogênicos do tórax
|
Origem |
Benigno |
Maligno |
|
Bainha nervosa |
Neurilemoma; neurofibroma; tumor de célula granular |
Schwannoma maligno; sarcoma neurogênico |
|
Gânglios autonômicos |
Ganglioneuroma |
Ganglioneuroblastoma; neuroblastoma |
|
Paraganglionares |
Feocromocitoma; paraganglioma |
Feocromocitoma maligno; paraganglioma maligno |
|
Neuroectoderma periférico |
Tumor de Askin |
|
Cistos de Mediastino
Cistos são afecções mediastinais benignas que também podem evoluir com quadros infecciosos, tanto em adultos quanto em crianças, devido à infecção do mediastino.
Os principais tipos de cistos do mediastino estão discriminados na Tabela 5. O cisto broncogênico, lesão mais frequente, é variante de cisto entérico originário do intestino primitivo; resulta de células isoladas da região da fenda laringotraqueal durante a vida embrionária; os brotos broncopulmonares estão formados na 6ª semana de gestação e estas áreas sequestradas podem separar-se dos brotos brônquicos primitivos, dando origem aos cistos que geralmente ficam separados da árvore traqueobrônquica. Podem aparecer como massas mediastinais assintomáticas (cerca de 30% dos casos) ou produzir, em alguns casos, sintomas respiratórios não-específicos ou disfagia. Também pode ser encontrada história de febre e infecções pulmonares recorrentes. A tomografia de tórax é o método de eleição para diagnóstico, chegando, em algumas séries, à acurácia de 100%. A ressonância magnética não apresenta vantagens em relação à tomografia de tórax.
Tabela 5: Cistos do mediastino
|
Congênitos |
Cistos mesoteliais |
Pericárdicos; pleurais |
|
Cistos derivados do intestino primitivo |
Broncogênicos; esofágicos; gastroentéricos; neuroentéricos | |
|
Cistos linfáticos |
Linfangiomatose; cistos do ducto torácico | |
|
Adquiridos |
Inflamatórios; tímicos; teratogênicos; dermoides; paratireoideos; tireoideos | |
Lesões Simulando Tumores de Mediastino
Bócio Intratorácico
Usualmente localizado na parte superior do mediastino médio, anteriormente à traqueia e eventualmente em posição retrotraqueal. Ao exame físico, costuma associar-se a bócio palpável e é comum o achado de desvio traqueal. Aproximadamente 1/3 dos pacientes são assintomáticos e os outros apresentam algum grau de sintomatologia relacionada à compressão de estruturas, sendo a dispneia devido à compressão traqueal frequente, e a disfagia por compressão do esôfago, ocasional. A compressão de vasos é rara. Cerca de 20% tem associação com tireotoxicose; cerca de 44% dos casos são relacionados com adenomas foliculares e
Higroma Cístico
Assintomáticos na maioria dos casos, os também chamados linfangiomas podem ocasionar sintomas devidos a infecção, hemorragia ou crescimento com compressão de estruturas. A maioria dos linfangiomas intratorácicos é proveniente de extensão da cervical lesão. Considerado malformação da rede linfática jugular, em geral, originam-se no pescoço e, quando se estendem para o tórax, seguem o trajeto do nervo frênico. Eventualmente podem ser descobertos em exame pós-natal de rotina. Diagnóstico frequentemente firmado por tomografia de tórax.
Lesões Esofágicas
Algumas afecções esofágicas, como acalasia, divertículos, leiomiomas ou mesmo carcinomas, podem eventualmente aparecer como Alargamento de mediastino à radiografia simples de tórax. Estudos contrastados, endoscopia e mesmo a tomografia computadorizada de tórax ajudam na elucidação diagnóstica.
Lesões Pulmonares
Tumores pulmonares benignos ou malignos podem aparecer como alargamento mediastinal. Uma das condições mais comuns é o alargamento mediastinal por linfonodomegalia metastática de câncer de pulmão pequenas células sem imagem pulmonar detectável. Este quadro pode aparecer em paciente assintomático, porém, não é infrequente a presença de síndromes paraneoplásicas, como Cushing ou secreção inapropriada do hormônio antidiurético, ou mesmo sintomas por compressão, como a síndrome da veia cava superior. A biópsia por agulha, via mediastinoscopia ou mesmo a céu aberto é geralmente necessária para diagnóstico. Ocasionalmente sequestro extralobar também é causa de massa mediastinal; em geral, estudos tomográficos ou mesmo aortografia definem o diagnóstico.
Sarcoidose
Afecção de etiologia desconhecida, a sarcoidose pode apresentar Alargamento de mediastino devido à adenomegalia hilar que lhe é característica. Muitos indivíduos com sarcoidose são assintomáticos. A maioria dos pacientes com sarcoidose apresenta sintomas discretos. A febre, a perda de peso e as dores articulares podem ser as primeiras manifestações dessa doença. A linfadenomegalia é comum, e o comprometimento pulmonar pode causar tosse e dificuldade respiratória. O envolvimento cutâneo pode aparecer como eritema nodoso. Quinze por cento dos pacientes apresentam comprometimento dos olhos com uveíte. O diagnóstico muitas vezes é simplesmente fechado com os achados radiológicos característicos; em alguns casos, a biópsia para a detecção dos granulomas se torna imperativa. O prognóstico em geral é bom, com muitos casos de remissão da doença.
Lesões Provenientes do Abdome
Hérnias através do hiato esofágico ou do forame de Morgani podem ser causa rara de alargamento do mediastino, em geral na sua porção inferior. Estudos contrastados e endoscopia são frequentemente diagnósticos. Raramente um pseudocisto pancreático pode aparecer como massa mediastinal atrás da área cardíaca. A tomografia computadorizada é a melhor forma de avaliação inicial.
EXAMES COMPLEMENTARES
Radiografia Simples de Tórax
É o exame inicial que inclusive pode ser o fator desencadeante do processo diagnóstico. Pode dar informações gerais como características do alargamento, difuso ou focal, tamanho aproximado, relação com estruturas adjacentes, por exemplo o desvio de traqueia, bem como algumas informações mais específicas, como a presença de lesões pulmonares concomitantes.
Tomografia Computadorizada de Tórax
A tomografia é o exame essencial para definição diagnóstica e deve ser a base da investigação, pois, associada aos sintomas, define os passos para o diagnóstico e é o principal exame para a programação cirúrgica. Deve ser, sempre que possível, realizada com contraste para melhor visualização e definição das estruturas vasculares do mediastino. A posição anatômica da massa, se em compartimento mediastinal anterior, médio ou posterior, pode sugerir sua etiologia (Figuras
Figura 3: Massa em mediastino anterior. As principais hipóteses diagnósticas devem ser timoma, tumores germinativos, linfomas e bócio mergulhante. Neste caso, tratava-se de um timoma.
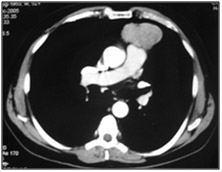
Figura 4: Tumores de mediastino médio. Sempre considerar doenças linfonodais como linfoma, tuberculose e metástases. O mediastino médio também abriga a grande maioria dos cistos mediastinais. Neste caso, tratava-se de tuberculose ganglionar.
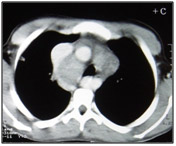
Figura 5: Tumor de mediastino posterior (goteira paravertebral). O principal diagnóstico diferencial nesta situação deve ser tumor neurogênico, que foi confirmado neste paciente após biópsia excisional.
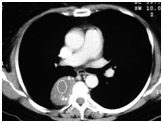
Tabela 6: Localização comum de tumores e cistos do mediastino
|
Mediastino anterior |
Mediastino médio |
Mediastino posterior |
|
Timoma e outros tumores do timo; linfoma; tumor de células germinativas; bócio mergulhante; tireoide ectópica; cisto tímico; linfangioma; adenoma de paratireoide |
Linfoma; tuberculose; sarcoidose; cisto broncogênico; cisto entérico; cisto pericárdico; doença metastática |
Neurilemoma; neurofibroma; ganglioneuroma; neuroblastoma; feocromocitoma; fibrossarcoma; linfoma; paraganglioma; tumor de Askin |
Ressonância Nuclear Magnética de Tórax
A ressonância nuclear magnética de tórax pode ser útil em situações como lesões comprometendo a coluna vertebral, tumores neurogênicos, na avaliação de estruturas vasculares para casos em que não seja possível o uso de contraste, na suspeita de cistos de mediastino e para a avaliação do diafragma.
TRATAMENTO
Causas Vasculares
Em geral, o tratamento cirúrgico convencional ou mesmo o tratamento endovascular é indicado.
Causas Infecciosas
Mediastinite Aguda
1. Pós-operatório de cirurgias transesternais: o prognóstico depende de instituição rápida do tratamento, que, além do uso adequado de antibióticos, inclui limpeza cirúrgica do mediastino.
2. Perfuração esofágica: além do uso de antibióticos de amplo espectro, é necessário o debridamento cirúrgico precoce. Para a abordagem da lesão esofágica, existem diferentes formas que variam desde a ráfia primária, exclusão esofágica até a esofagectomia. Estas condutas variam de acordo com o quadro clínico do paciente, condições locais da lesão e com a experiência de cada serviço.
3. Infecção subdiafragmática: o tratamento é subjacente ao tratamento da condição abdominal e envolve antibioticoterapia adequada, não sendo infrequente a abordagem cirúrgica do mediastino.
4. Mediastinite necrosante descendente: o tratamento deve ser agressivo, com antibioticoterapia de amplo espectro e drenagem cirúrgica precoce tanto do foco cervical como das coleções mediastinais. A evolução da antibioticoterapia deve acompanhar os resultados de culturas e antibiogramas. Pode haver necessidade de abordagem cirúrgica também do foco cervical. A traqueostomia deve ser considerada em casos mais graves.
Mediastinite Subaguda
O tratamento é específico para cada agente etiológico.
Infecção Mediastinal Crônica
O tratamento é voltado para a etiologia ou para os sintomas quando o efeito de massa é importante, por exemplo, abordagem cirúrgica da síndrome de veia cava.
Mediastinite Fibrosante
O tratamento com antifúngicos e esteroides é muito variável e de beneficio não comprovado. O tratamento cirúrgico com ressecção é possível em casos de lesão localizada e pode eventualmente ser curativo. Entretanto, a grande maioria dos pacientes tem tratamento voltado para a sintomatologia específica. Desobstrução endovascular com o uso de endoprótese, tratamento cirúrgico com derivação ou reconstrução são terapêuticas possíveis para síndrome de veia cava. A compressão esofágica ou de via aérea obstruída também pode ser manejada por tratamento endoscópico ou cirúrgico com estratégias e resultados particulares a cada caso.
Tumores e Cistos de Mediastino
Hiperplasia e Tumores do Timo
Para a hiperplasia tímica, o tratamento estabelecido é a ressecção, uma vez que a simples biópsia não exclui a possibilidade de neoplasia associada, porém já existem grupos sugerindo seguimento destes pacientes sem a necessidade de ressecção cirúrgica no primeiro momento.
Em casos de timomas não-invasivos, a ressecção cirúrgica completa é considerada curativa; já para os timomas ditos invasivos, pode existir necessidade de terapia adjuvante (especialmente estágios III e IV de Masaoka), feita por radioterapia ou quimioterapia associada à radioterapia. Em alguns casos de doença avançada, alguns autores advogam o benefício de quimioterapia neoadjuvante possibilitando uma melhor ressecção cirúrgica, após a redução do volume tumoral.
Para os carcinomas de timo e os tumores neuroendócrinos, o tratamento é a ressecção sempre que possível. Devido a sua radiossensibilidade, o tratamento auxiliar com radioterapia pode ser empregado. A quimioterapia fica reservada aos casos de carcinoma indiferenciado e às recidivas locais ou metástases extratorácicas.
Ressecção é indicada para os cistos tímicos em caso de dúvida diagnóstica com degeneração cística de timomas, ou mesmo quando existe suspeita de linfoma.
Tumores de Células Germinativas
O tratamento ideal dos seminomas é controverso. Os seminomas histologicamente puros, sem outros elementos embrionários, são altamente radiossensíveis. Na doença disseminada, a quimioterapia baseada em cisplatina é eficiente, principalmente se associada à radioterapia. O papel da cirurgia nesses casos não está bem definido. Ressecções com objetivo citorredutor, assim como a ressecção de massas residuais, são controversas. Lesões pequenas, ressecadas com intuito diagnóstico, devem receber radioterapia adjuvante.
Para os tumores não-seminomatosos, os tratamentos combinados de quimioterapia (baseada em cisplatina e bleomicina) e ressecções agressivas (tanto com intuito citorredutor, quanto para ressecar massas residuais) mostram resultados melhores que as indicações de tratamento isolado. Embora menos radiossensíveis que os seminomas, os tumores não-seminomatosos residuais ou irressecáveis podem ser controlados com irradiação de alta dosagem.
Os teratomas têm indicação cirúrgica em todos os casos, dispensando a necessidade de biópsia prévia.
Linfomas
O tratamento baseia-se em esquemas de quimioterapia e radioterapia. Expectativas de cura para os tipos Hodgkin e não-Hodgkin são respectivamente 80% e 50%.
Tumores Neurogênicos
De maneira geral, o tratamento para os tumores neurogênicos é a ressecção cirúrgica. Em alguns casos de tumores malignos, como o neuroblastoma, a quimioterapia e a radioterapia podem estar indicadas conforme o estadiamento do tumor.
Cistos de Mediastino
O tratamento consiste na ressecção cirúrgica.
Lesões Simulando Tumores do Mediastino
Bócio Intratorácico
O tratamento é ressecção cirúrgica justificada pela possibilidade de obstrução de via aérea e pelo risco de doença neoplásica associada. A maioria dos casos pode ser removida por cervicotomia e cerca de
Higroma Cístico
Tratamento é a ressecção cirúrgica, e o acesso mais utilizado é uma abordagem cervicomediastinal descrita por Kirschner (1966).
Sarcoidose
A maioria dos indivíduos com sarcoidose pode ser acompanhada sem necessidade de tratamento. Os corticoides são administrados para suprimir os sintomas graves, como a dificuldade respiratória, a dor articular e a febre.
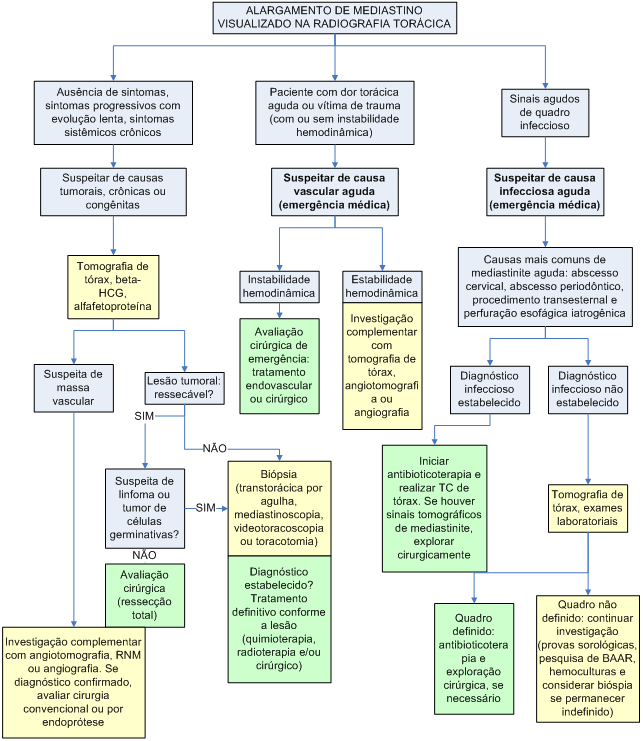
ALGORITMO
Algoritmo 1: Avaliação geral do Alargamento de mediastino.
BIBLIOGRAFIA
Adaptado, com autorização, do livro Clínica Médica: dos Sinais e Sintomas ao Diagnóstico e Tratamento. Barueri: Manole, 2007.
1. Barker DE, et al. Mediastinal evaluation utilizing the reverse Trendelenburg radiograph. Am Surg. 2000;65(5):484-9.
2. Bokemeyer C, Droz JP, Horwich A, et al. Extragonadal seminoma. An international multicenter analysis of prognostic factors and long term treatment outcome. Cancer. 2001;91:1394.
3. Bosl GJ, Ilson DH, Rodriguez E, et al. Clinical relevance of the i(12p) marker chromosome in germ cell tumors. J Natl Cancer Inst. 1994;86:349.
4. Cirino LMI, Milanez JRC, Fernandez A, et al. Diagnosis and treatment of mediastinal tumors by thoracoscopy. Chest. 2000;117:1787-92.
5. Fizazi K, Culine S, Drotz JP, et al. Primary mediastinal nonseminomatous germ cell tumors. Results of modern therapy including cisplatin based chremotherapy. J Clin Oncol. 1998;16:725-30.
7. International Germ Cell Consensus Classification. A prognostic factor-based staging system for metastatic germ cell cancers. International Germ Cell Cancer Collaborative Group. J Clin Oncol. 1997;15:594.
8. Karnath B, Siddiqi A. Acute mediastinal widening. South Med J. 2002;95(10):1222-5.
9. Lewis JE. Thymoma. A clinical pathologic review. Cancer. 1987;60:2727.
10. Mayor B, Schnyder P, Giron J, Landry M. Mediastinal and hilar lymphadenopathy due to Pneumocystis carinii infection in AIDS patients: CT features. J Comput Assist Tomogr. 1994;18(3):408-11.
11. Masoka A, Yamakawa Y, Niwa H, et al. Extended thymectomy for myasthenia gravis pacients: a 20 year review. Ann Thorac Surg. 1996;62:853-9.
13. Michel F, Gilbeau JP, Six C, Michaux JL. Progressive mediastinal widening after therapy for Hodgkin’s disease. Acta Clin Belg. 1995;50(5):282-7.
14. Nouwynck C, Tjeka R, Lustman F. Progressive mediastinal widening after therapy for Hodgkin’s disease. Association of Hodgkin’s disease with sarcoidosis. Acta Clin Belg. 1996;51(2):118.
15. Shadmehr MB, et al. The surgical approach to “dumbbell tumors” of the mediastinum. Ann Thorac Surg. 2003;76(5):1650-4.
16. Shields TW. Infections, tumors and cysts of mediastinum. In: Shields TW, LoCicero III J, Ponn RB. General thoracic surgery. 3. ed. 1994.
17. Shields TW. Benign and malignant neurogenic tumors of the mediastinum in adults. In: Mediastinal surgery. 1991.
18. von Kodolitsch Y, et al. Chest radiography for the diagnosis of acute aortic syndrome. Am J Med. 2004;116(2):73-7.
20. Wychulis AR, Payne WS, Clagget OT, et al. Surgical treatment of mediastinal tumors: a 40 year experience. J Thorac Cardiovasc Surg. 1971;62:379.