valvopatias
Versão original publicada na obra Fochesatto Filho L, Barros E. Medicina Interna na Prática Clínica. Porto Alegre: Artmed; 2013.
Caso Clínico
Um paciente do sexo masculino, 60 anos, branco, ex-tabagista, apresenta, há cerca de seis meses, dispneia e angina na realização de moderados esforços. Ao realizar exame físico, constatou-se: pressão arterial de 100/80 mmHg, frequência cardíaca de 88 bpm, pulso de baixa amplitude e ascensão lenta, ausculta cardíaca com ritmo regular, 2 tempos, sopro mesossistólico 3+/6 em borda esternal direita superior com irradiação para carótidas, ausculta pulmonar sem alterações, extremidades bem perfundidas e sem edema.
Estenose Aórtica
Definição
A estenose aórtica é a abertura incompleta da valva aórtica, gerando dificuldade para saída do fluxo sanguíneo do ventrículo esquerdo (VE) durante a sístole (Fig. 7.1). A obstrução da via de saída do VE localiza-se em geral na valva aórtica (estenoseaórtica), mas também pode ser supravalvar, subvalvar ou ocasionada por miocardiopatia hipertrófica.
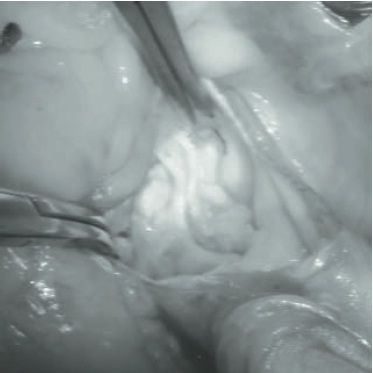
Figura 7.1
Valva aórtica com estenose grave.
Epidemiologia
A estenose aórtica é uma valvopatia prevalente, ocorrendo em 3% da população acima de 65 anos.
Etiologia
A estenose aórtica valvular apresenta três causas principais: valva bicúspide congênita com calcificação sobreposta, estenose aórtica “degenerativa” (calcificação de uma valva normal com três folhetos) e doença reumática crônica.
Causas menos frequentes incluem estenose valvular congênita, aterosclerose grave da aorta e valva aórtica, doenças reumatológicas, metabólicas e infiltrativas.
A estenose aórtica calcificada, tanto de valvas bicúspides quanto de valvas normais, ocorre devido a um processo de alterações proliferativas e inflamatórias, com acúmulo de lipídeos, infiltração de macrófagos e linfócitos T, levando à deposição de cálcio. A calcificação progressiva leva à imobilização das cúspides.
A estenose aórtica reumática é resultado de adesão e fusão das comissuras, levando à retração e ao espessamento das cúspides. Comfrequência, há insuficiência a aórtica associada. Pacientes com estenose aórtica reumática invariavelmente apresentam acometimento reumático da valva mitral.
Patogênese
O aumento crônico da pós-carga resulta em hipertrofia ventricular concêntrica. Conforme a lei de Laplace, a tensão na parede do miocárdio é proporcional à pressão intracavitária e à relação R/h, sendo R o raio e h a espessura da cavidade. Portanto, a hipertrofia ocorre como mecanismo compensatório ao aumento da pós-carga, que corresponde à tensão sistólica. Contudo, o aumento da massa ventricular e a fibrose intersticial, que acompanham a hipertrofia, resultam em disfunção diastólica, aumento das pressões de enchimento do VE e do consumo miocárdico de oxigênio. Em fases avançadas, pode ocorrer disfunção ventricular sistólica.
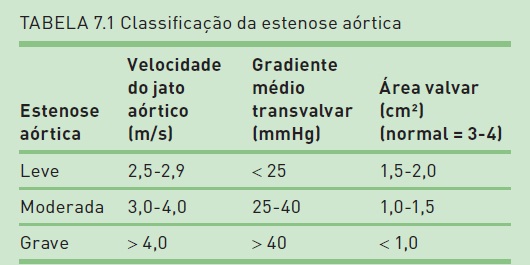
Classificação
Ver Tabela 7.1.
Sinais e sintomas
Os principais sintomas são dispneia aos esforços, angina e síncope.
Dispneia ou fadiga aos esforços, a manifestação mais comum, ocorre por disfunção diastólica, resultando em congestão pulmonar. A redução da tolerância aos esforços também pode ocorrer devido à limitação do aumento do débito cardíaco com o exercício. Ortopneia e dispneia paroxística noturna podem ocorrer em casos mais avançados.
Angina ocorre em dois terços dos pacientes com estenose aórtica grave, metade deles apresenta doença aterosclerótica coronariana significativa. O principal mecanismo responsável é o aumento do consumo de O2pelo miocárdio hipertrófico e a redução da oferta de O2pela compressão das artérias coronárias.
A síncope é mais frequente devido à redução da perfusão cerebral, que ocorre durante o exercício (vasodilatação na presença de débito cardíaco fixo). Outros mecanismos são alterações na funcionalidade dos barorreceptores, resposta vasodepressora, arritmias atriais ou ventriculares, distúrbios de condução transitórios.
Alguns achados associados à estenose aórtica são os seguintes: fibrilação atrial, hipertensão pulmonar, sangramento gastrintestinal por angiodisplasia colônica, endocardite infecciosa e alterações neurológicas ou sistêmicas por êmbolos de cálcio.
Diagnóstico
Exame físico
•Pulso parvus e tardus (baixa amplitude e ascensão lenta).
•Pressão arterial sistólica e pressão de pulso podem estar reduzidas.
•Ictus cordis propulsivo e sustentado.
•Sopro mesossistólico, crescendo e decrescendo, mais audível na borda esternal direita superior e com irradiação para as carótidas.
•Fenômeno de Gallavardin: componente de alta frequência do sopro mais audível em ápice. Deve ser diferenciado do sopro de insuficiência mitral.
•Ausência de desdobramento fisiológico de B2, pois o componente A2 torna-se inaudível pela calcificação e imobilidade da valva. Pode haver desdobramento paradoxal de B2, que sugere disfunção de VE ou bloqueio de ramo esquerdo.
•Presença de B4, sugerindo hipertrofia e redução da complacência ventricular.
•Ruído de ejeção aórtico em pacientes jovens e com estenose aórtica congênita.
Exames complementares
O eletrocardiograma (ECG) possibilita a constatação de hipertrofia de VE em 85% dos casos. Outras alterações também apontadas por esse exame são inversão de onda T e infradesnivelamento de ST, sobrecarga de átrio esquerdo, fibrilação atrial e bloqueios atrioventriculares e intraventriculares.
O ecocardiograma é escolhido para a realização do diagnóstico e para o acompanhamento de pacientes com estenose aórtica. O cateterismo cardíaco pode ser realizado caso os exames não invasivos sejam inconclusivos ou caso haja discrepância entre achados clínicos e ecocardiográficos.
Tratamento*
•Pacientes assintomáticos apresentam um excelente prognóstico. No entanto, se houver sintomas, mesmo que leves, a sobrevida média, sem tratamento, é de dois a três anos.
•Nenhum tratamento medicamentoso comprovou redução de mortalidade ou progressão da doença.
•A cirurgia de troca valvar aórtica é o único tratamento efetivo, indicado principalmente para pacientes sintomáticos e assintomáticos com estenose aórtica grave e disfunção ventricular (FE < 50%) ou que serão submetidos a outra cirurgia cardíaca.
•A valvuloplastia por balão pode ser realizada em casos especiais.
* Para mais informações sobre tratamento das valvopatias, consultar leituras recomendadas ao final do capítulo.
Insuficiência Aórtica
Definição
A insuficiência aórtica (IA) é o fechamento incompleto da valva aórtica, permitindo o refluxo de sangue da aorta para o VE durante a diástole.
Epidemiologia
A incidência de IA significativa aumenta com a idade e é mais comum em homens. A prevalência de IA moderada a grave, no estudo Framinghan, foi de 0,5%.
Etiologia
Entre as principais causas estão:
•Doenças valvulares primárias: febre reumática, endocardite, trauma, valva aórtica bicúspide, artrite reumatoide, degeneração mixomatosa, espondilite anquilosante, acromegalia, drogas anorexígenas.
•Doenças primárias da raiz aórtica: hipertensão arterial sistêmica, sífilis, síndrome de Reiter, espondilite anquilosante, trauma, dissecção de aorta, síndrome de Marfan, síndrome de Ehlers-Danlos, pseudoxantoma elástico, doença inflamatória intestinal, osteogênese imperfeita, ectasia anuloaórtica.
Patogênese
Na IA, ocorre refluxo de sangue para o VE durante a diástole ventricular, o que resulta no aumento do volume do VE. Como mecanismos adaptativos, há aumento da pré-carga e hipertrofia ventricular acompanhada de dilatação da cavidade (hipertrofia excêntrica). Assim, inicialmente o débito cardíaco é preservado. À medida que a função do VE diminui, o volume diastólico final aumenta, e o débito cardíaco e a fração de ejeção declinam.
Na insuficiência aórtica aguda, tem-se um aumento abrupto do volume regurgitante. Portanto, não há tempo para o VE desenvolver dilatação cavitária e mecanismos compensatórios, ocorrendo diminuição significativa do débito cardíaco e, frequentemente, edema pulmonar e/ou choque cardiogênico no paciente.
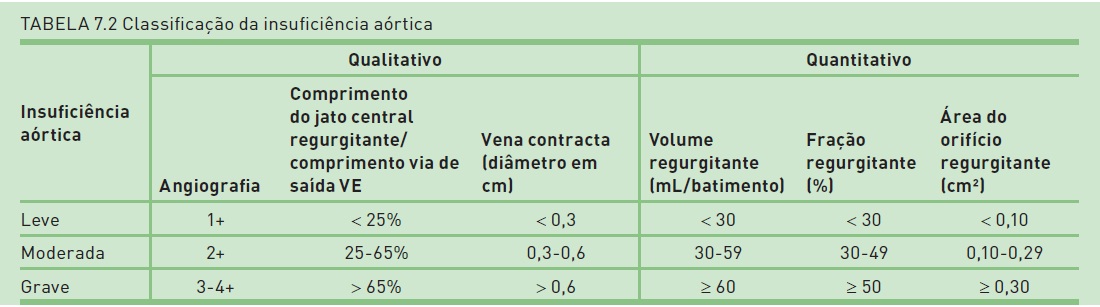
Classificação
Ver Tabela 7.2.
Sinais e sintomas
Palpitações e percepção desconfortável dos batimentos cardíacos podem ser queixas precoces de IA. Em fases mais avançadas, com cardiomegalia significativa e disfunção ventricular, pode ocorrer dispneia aos esforços, ortopneia e dispneia paroxística noturna.
Há possibilidade de ocorrência de angina mesmo na ausência de coronariopatia, por redução da perfusão coronariana em decorrência da queda da pressão diastólica, associada ao aumento do consumo miocárdico de O2. Os sintomas intensificam-se com o diagnóstico de bradicardia (aumento do tempo diastólico), motivo pelo qual alguns pacientes se queixam de angina noturna. Outros sintomas podem ser decorrentes de complicações relacionadas à IA, como endocardite infecciosa e choque cardiogênico.
Diagnóstico
Exame físico
•Pulso de Corrigan (ou em “martelo d’água”, amplo e com colapso abrupto).
•Pulso bisferiens (duas ondas sistólicas).
•Aumento da pressão de pulso (PA sistólica – PA diastólica).
•Sinal de Musset (oscilação da cabeça para a frente, de acordo com os batimentos cardíacos); sinal de Traube (ruído brusco sobre as artérias femorais); sinal de Müller (pulsação da úvula); sinal de Duroziez (sopro sistólico, na artéria femoral, quando é realizada compressão proximal, e diastólico, quando a compressão é distal); sinal de Quincke (pulsações capilares na aplicação de pressão na extremidade da unha); sinal de Hill (PA sistólica no membro inferior – a PA sistólica no membro superior > 60 mmHg).
•Ictus cordis difuso, hiperdinâmico, deslocado lateral e inferiormente.
•B1 hipofonética.
•B2 hiperfonética (em doenças da raiz aórtica) e normal ou hipofonética (em doenças da valva).
•Presença de B3 (sobrecarga de volume).
•Sopro diastólico de alta frequência, decrescendo, mais audível na borda esternal esquerda média ou na borda esternal direita alta, com o paciente sentado e seu tronco inclinado para frente, em expiração profunda. Ele aumenta com manobras que elevam a resistência vascular periférica (p. ex., exercício isométrico) e reduz com manobras que diminuem a pressão arterial sistólica (p. ex., inalação de nitrato de amila).
•Sopro musical sugere eversão ou perfuração de uma cúspide aórtica.
•Sopro sistólico ejetivo (aumento do volume sistólico).
•Sopro de Austin-Flint (ocorre devido a um refluxo aórtico sobre o folheto anterior da valva mitral, simulando um sopro de estenose mitral).
Exames complementares
Em pacientes com IA crônica, o ECG geralmente evidencia hipertrofia de VE. Já a partir da radiografia de tórax, constata-se cardiomegalia e possível dilatação da aorta ascendente. Na IA aguda, os achados de ECG e raio X de tórax são menos pronunciados ou ausentes.
O ecocardiograma é o exame escolhido para realização do diagnóstico e da avaliação da insuficiência aórtica. O cateterismo cardíaco pode ser realizado caso os exames não invasivos sejam inconclusivos ou caso haja discrepância entre achados clínicos e ecocardiográficos. A ressonância magnética é recomendada quando a imagem obtida por ecocardiografia é subótima.
Tratamento
•Se houver hipertensão arterial sistêmica diastólica,deve-se realizar o tratamento com vasodilatadores (p. ex., hidralazina, nifedipina de longa ação e inibidores da enzima conversora da angiotensina [IECAs]).
•Realizar tratamento de disfunção ventricular e insuficiência cardíaca com os fármacos usuais (ver Capítulo Insuficiência cardíaca), exceto betabloqueadores, que devem ser evitados.
•O uso de balão intra-aórtico é contraindicado.
•Cirurgia de troca valvar aórtica (ou reparo valvar): as principais indicações são os pacientes com IA grave sintomáticos, assintomáticos com disfunção ventricular (FE 50%) e/ou dilatação ventricular importante (diâmetro diastólico final > 75 mm ou diâmetro sistólico final > 55 mm) e pacientes com insuficiência aórtica grave aguda.
Estenose Mitral
Definição
A estenose mitral (EM) é definida como o estreitamento do orifício valvar mitral, ocasionando restrição à passagem do fluxo do átrio esquerdo (AE) para o VE durante a diástole ventricular.
Epidemiologia
Essa doença é rara em países desenvolvidos, onde a incidência de febre reumática aguda está abaixo de 1/100.000 habitantes. No entanto, ainda é uma doença endêmica em países em desenvolvimento. Um estudo brasileiro observou uma prevalência de febre reumática de 3,6/1.000 indivíduos em uma escola pública de Belo Horizonte. Dois terços dos pacientes com EM reumática são mulheres.
Etiologia
A causa mais frequente de EM é a cardiopatia reumática crônica. Alterações reumáticas estão presentes em mais de 99% das valvas retiradas em cirurgia.
Causas raras dessa doença são a EM congênita, a síndrome carcinoide, as doenças reumatológicas, a mucopolissacaridose e a amiloidose.
Patogênese
A febre reumática resulta em espessamento e rigidez dos folhetos, fusão das comissuras, encurtamento e fusão das cordoalhas, levando ao aspecto macroscópico da valva em forma de boca de peixe. A calcificação sobreposta ocasiona disfunção adicional.
A área valvar mitral normal é de 4 a 6 cm². Quando a área reduz para menos de 2 cm², o fluxo de sangue do átrio esquerdo para o VE ocorre apenas com a presença de gradiente de pressão transvalvar. Assim, tem-se aumento da pressão do átrio esquerdo e, consequentemente, aumento da pressão capilar pulmonar. A hipertensão arterial pulmonar (HAP) é ocasionada tanto por transmissão retrógrada passiva da pressão elevada no átrio esquerdo quanto por vasoconstrição (HAP reativa), e, quando excessiva, ela pode provocar disfunção de ventículo direito (VD) com sinais de insuficiência cardíaca direita. A pressão diastólica do VE é normal na EM isolada.
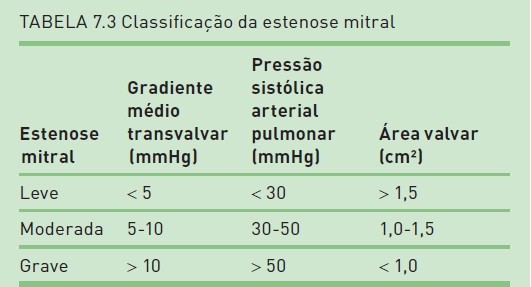
Classificação
Ver Tabela 7.3.
Sinais e sintomas
Dispneia e fadiga aos esforços são os sintomas mais comuns, em decorrência de congestão pulmonar e/ou baixo débito cardíaco. Ortopneia, dispneia paroxística noturna, tosse e sibilância também podem ocorrer devido à congestão pulmonar.
A hemoptise pode ser secundária à ruptura de veias brônquicas dilatadas. Dor torácica é sintoma frequente devido à hipertensão pulmonar ou à doença coronariana. A dilatação atrial esquerda pode provocar compressão do nervo laríngeo recorrente, ocasionando rouquidão (síndrome de Ortner).
O desenvolvimento de fibrilação atrial ou outras taquiarritmias pode provocar palpitações, bem como piora dos sintomas de congestão pulmonar devido à perda da contração atrial e ao aumento da frequência cardíaca com redução proporcional do tempo da diástole. Os sinais e os sintomas iniciais também podem ser decorrentes de complicações da estenose mitral, como fenômenos tromboembólicos e endocardite infecciosa.
Diagnóstico
Exame físico
•Fácies mitral (rubor malar).
•Sinais de insuficiência cardíaca esquerda e direita (se houver sobrecarga de VD pela hipertensão pulmonar).
•B1 hiperfonética (se a valva tiver mobilidade e pouca calcificação).
•Estalido de abertura da valva mitral.
•B2 hiperfonética (se ocorrer hipertensão pulmonar).
•Sopro diastólico de baixa frequência, mais audível no ápice, com a campânula do estetoscópio, com o paciente em decúbito lateral esquerdo. Ele pode irradiar para axila ou borda esternal esquerda (BEE) inferior. A duração correlaciona-se com a gravidade da estenose mitral.
Exames complementares
A partir da realização de ECG, pode-se constatar sobrecarga de átrio esquerdo, sobrecarga de câmaras direitas e complicações, como fibrilação atrial. O raio X de tórax pode evidenciar aumento de átrio esquerdo, aumento da artéria pulmonar, VD e átrio direito, além de edema intersticial.
O ecocardiograma é o melhor exame para a realização do diagnóstico e da avaliação. Além de definir a gravidade da estenose, permite a determinação do escore de Block, que avalia o grau de calcificação valvar, espessamento, mobilidade das cúspides e acometimento do aparelho subvalvar, pontuando-os de 0 a 4. Um escore de Block menor ou igual a 8 está associado a uma excelente resposta à valvotomia percutânea; escores superiores a 8 contraindicam a técnica. O ecocardiograma transesofágico fornece imagens de qualidade superior e deve ser empregado quando, por meio do exame transtorácico, não se obtêm informações adequadas. O cateterismo cardíaco pode ser realizado quando o ecocardiograma não possibilita conclusão do diagnóstico ou quando os resultados são incongruentes em relação aos dos achados clínicos.
Tratamento
•Diuréticos e restrição de sal em pacientes com sinais ou sintomas de congestão.
•Redução da frequência cardíaca com o uso de betabloqueadores, antagonistas de cálcio ou digitálicos.
•Anticoagulação: indicada na presença de fibrilação atrial, eventos tromboembólicos prévios ou evidência de trombo intracardíaco.
•Valvotomia por balão percutânea: indicada para pacientes sintomáticos (classe funcional NYHA II-IV)com estenose mitral moderada a grave, com morfologia valvar favorável, sem insuficiência mitral significativa e sem evidência de trombo em átrio esquerdo.
Também é recomendada para pacientes assintomáticos com pressão sistólica de artéria pulmonar (PSAP) maior do que 50 mmHg, em repouso, ou maior do que 60 mmHg, com exercício, e em pacientes de alto risco cirúrgico.
•Cirurgia (valvotomia aberta, valvotomia fechada ou troca valvar mitral): indicada principalmente em pacientes sintomáticos (NYHA III-IV) não candidatos ao tratamento percutâneo.
Insuficiência Mitral
Definição
O aparato valvar mitral envolve os folhetos, as cordoalhas tendíneas, os músculos papilares e o ânulo mitral. Anormalidades em quaisquer dessas estruturas podem causar insuficiência mitral (IM) ou regurgitação mitral, que é definida por refluxo de sangue do VE ao AE durante a sístole, devido ao fechamento incompleto da valva mitral.
Epidemiologia
A IM afeta cerca de 2 milhões de pessoas nos Estados Unidos. Nos países em desenvolvimento, há uma proporção maior de casos resultantes da cardiopatia reumática.
Etiologia
As principais causas de IM são prolapso de valva mitral (Quadro 7.1), cardiopatia reumática, endocardite infecciosa, calcificação anular, miocardiopatias e cardiopatia isquêmica.
Causas pouco frequentes incluem doenças vasculares do colágeno, trauma, síndrome hipereosinofílica, síndrome carcinoide, uso de drogas.
Patogênese
Na IM aguda, um aumento na pré-carga e uma diminuição na pós-carga causam aumento no volume diastólico final e esvaziamento mais completo do VE. Contudo, o débito cardíaco anterógrado é reduzido, pois parte do volume ejetado regurgita para o átrio esquerdo. Além disso, a sobrecarga volumétrica sobre as câmaras esquerdas provoca pressões de enchimento mais elevadas e subsequente congestão pulmonar.
Na fase compensada crônica, o VE desenvolve hipertrofia excêntrica, com aumento do volume diastólico final, permitindo aumento também do débito cardíaco e manutenção de uma fração de ejeção elevada. Além da elevação da pré-carga e da redução da pós-carga, a complacência das câmaras esquerdas é aumentada, ocorrendo menores pressões de enchimento, com menos sintomas de insuficiência cardíaca. Na fase descompensada, ocorre disfunção miocárdica com queda da FE, redução do débito cardíaco, elevação de pressão nas câmaras esquerdas e síndrome congestiva.
Classificação
Ver Tabela 7.4.
Sinais e sintomas
Os sintomas mais comuns, quando presentes, são dispneia aos esforços e fadiga, devido à combinação de redução do débito cardíaco e aumento da pressão atrial esquerda. Pacientes com doença mais avançada e dilatação de VE podem apresentar insuficiência cardíaca congestiva (ICC) sintomática com congestão pulmonar e edema.
Exame físico
•Ictus hiperdinâmico desviado à esquerda.
•B1 hipofonética.
•Desdobramento amplo de B2.
•Presença de B3.
•Sopro holossistólico de alta frequência, mais audível no ápice, com irradiação para axila e região infraescapular. Ele aumenta de intensidade com elevação do retorno venoso (p. ex., agachamento) e a resistência vascular periférica (p. ex., exercício isométrico).

Exames complementares
O ECG pode apresentar sinais de sobrecarga de câmaras esquerdas e, em alguns casos, fibrilação atrial e sobrecarga de VD (se HAP). A partir da radiografia de tórax, pode-se constatar cardiomegalia, aumento de átrio esquerdo e edema intersticial. O ecocardiograma é o exame escolhido para a realização do diagnóstico. O cateterismo cardíaco pode ser feito caso os exames não invasivos sejam inconclusivos ou caso haja incongruência entre achados clínicos e ecocardiográficos.
Tratamento
•Medidas para insuficiência cardíaca (ver Capítulo Insuficiência cardíaca).
•Redução da pós-carga com uso de vasodilatadores (p. ex., nitroprussiato, nifedipina, IECA), especialmente na insuficiência mitral aguda.
•Tratamento cirúrgico (reparo ou troca valvar mitral) é indicado principalmente em pacientes sintomáticos e assintomáticos com disfunção ventricular (FE 60% e/ou diâmetro sistólico do VE 40 mm).
Outras Valvopatias
•Estenose tricúspide: quase sempre de etiologia reumática, acompanhada de acometimento mitral e/ou aórtico. A apresentação clínica inclui fadiga, turgência venosa jugular, hepatomegalia, ascite e edema periférico. No caso de EM associada, os sintomas de dispneia e ortopneia tornam-se leves ou ausentes devido ao hipofluxo para a circulação pulmonar. O sopro é diastólico, mais audível em BEE inferior, 4º espaço intercostal esquerdo (EIE), e aumenta com a inspiração. O tratamento envolve uso de diuréticos, restrição salina e a correção percutânea ou cirúrgica.
•Regurgitação tricúspide: mais frequentemente funcional, secundária à dilatação do ânulo tricúspide e VD por hipertensão pulmonar. A insuficiência tricúspide primária pode ocorrer devido a doença congênita, reumática, endocardite, prolapso, síndrome carcinoide, entre outras. Os sintomas são ocasionados por baixo débito e insuficiência cardíaca direita. O sopro é holossistólico, mais audível em 4º EIE, BEE baixa, e aumenta com a inspiração. Outros sinais do exame físico são os de insuficiência cardíaca direita (ICD). Se não há hipertensão pulmonar, essa valvopatia costuma ser bem tolerada, não exigindo tratamento cirúrgico. Em casos selecionados, especialmente em associação à correção cirúrgica de doença mitral, pode ser realizada anuloplastia tricúspide ou troca valvar por prótese biológica.
•Estenose pulmonar: é mais comumente de origem congênita. Outras causas da doença são síndrome carcinoide e doença reumática. Adultos com estenose pulmonar grave podem apresentar dispneia ou fadiga aos esforços, desconforto torácico, síncope e pré-síncope. São achados de exame físico: sopro sistólico ejetivo mais audível em 2o EIE, clique de ejeção, impulsão paraesternal esquerda (sobrecarga de VD) e sinais de ICD. A ocorrência de cianose sugere shunt direita-esquerda associado (p. ex., forame oval patente). As opções de tratamento são valvuloplastia percutânea ou correção cirúrgica.
•Regurgitação pulmonar: em geral é resultado de hipertensão arterial pulmonar (sopro de Graham Steell). Outras causas dessa regurgitação são endocardite, doença congênita, reumática, síndrome carcinoide, trauma, dilatação arterial pulmonar sem HAP e regurgitação residual após tratamento cirúrgico ou percutâneo de estenose pulmonar. Pode ser bem tolerada ou evoluir para insuficiência cardíaca direita. A partir do exame físico, constata-se sinais de sobrecarga de VD e sinais de ICD, bem como um sopro diastólico mais audível entre 2o e 4o EIE, acentuado pela inspiração. O tratamento geralmente édirecionado para a correção da doença primária (p. ex., endocardite ou HAP).
Próteses Valvulares Cardíacas
Próteses mecânicas
•Mais durabilidade.
•Mais trombogênicas necessidade de anticoagulação.
•Indicadas para pacientes com menos de 65 anos.
69
Próteses biológicas
•Durabilidade limitada.
•Não há necessidade de anticoagulação.
•Indicadas para pacientes com mais de 65 anos; pacientes com predisposição a eventos hemorrágicos; pacientes com má adesão ao uso de anticoagulantes; mulheres que desejam engravidar (indicação classe IIb).
Caso Clínico Comentado
O exame clínico do paciente sugere o diagnóstico de estenose aórtica (sopro característico, pulso parvus e tardus), justificando os sintomas de dispneia e angina aos esforços. Foram realizados os seguintes exames complementares: ECG com sobrecarga ventricular esquerda (Fig. 7.2); raio X de tórax (Fig. 7.3) que evidenciou cardiomegalia; ecocardiografia com estenose aórtica grave (gradiente médio = 97) e disfunção ventricular (FE 31%) com hipocinesia difusa.
Pela presença de sintomas (dispneia e angina), bem como de disfunção ventricular, apresenta indicação de tratamento cirúrgico.
Foi realizado cateterismo cardíaco pré-operatório que evidenciou artérias coronárias sem lesões. O paciente foi submetido à cirurgia de troca valvar aórtica por prótese mecânica sem intercorrências, achado transoperatório de valva aórtica bicúspide com grave calcificação. Ecocardiografia na ocasião da alta com prótese normofuncionante (gradiente médio = 24) e melhora da função ventricular (FE 45%).
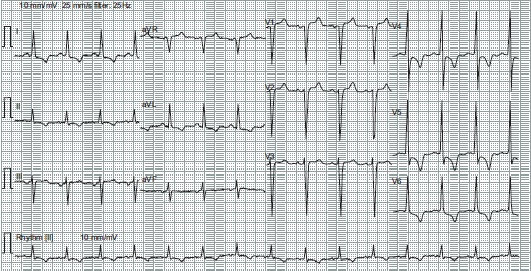
Figura 7.2
Eletrocadiograma com sobrecarga ventricular esquerda e alterações secundárias da repolarização ventricular.
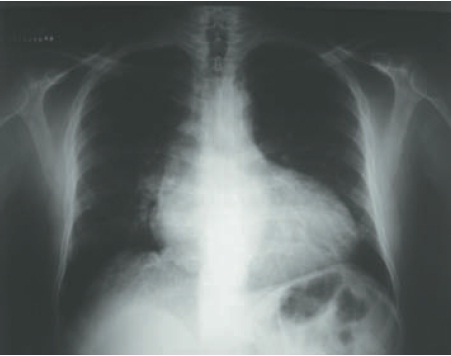
Figura 7.3
Raio X de tórax com cardiomegalia.
Leituras Recomendadas
Bickley LS, Hoekelman RA. Bates: propedêutica médica. 7. ed. Rio de Janeiro: Guanabara Koogan; 2001.
Bonow RO, Carabello BA, Chatterjee K, de Leon AC Jr, Faxon DP, Freed MD, et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing committee to revise the 1998 guidelines for the management of patients with valvular heart disease). J Am Coll Cardiol.2006;48(3):e1-148.
Carabello BA. Modern Management of mitral stenosis. Circulation.2005;112(3):432-7.
Enriquez-Sarano M, Akins CW, Vahanian A. Mitral regurgitation. Lancet.2009;373(9672):1382-94.
Essop MR, Nkomo VT. Rheumatic and nonrheumatic valcular heart disease: Epidemiology, management and prevention in Africa. Circulation.2005;112(23):3584-91.
Grimard BH, Larson JM. Aortic stenosis: diagnosis and treatment. Am Fam Physician. 2008;78(6):717-24.
Libby P, Bonow RO, Mann DL, Zipes DP, editors. Braunwald’s heart disease: a textbook of cardiovascular medicine. 8th ed. Philadelphia: Elsevier; 2008.
Mauer G. Aortic regurgitation. Heart. 2006;92(7);994-1000.
Meira A, Maria Z, Castilho SRT, Barros MVL, Vitareli AM, Capanema FD, et al. Prevalência da febre reumática em crianças de uma escola da rede pública de Belo Horizonte. Arq Bras Cardiol. 1995;65(4):331-4.