Diretriz da SBC para Gravidez na Mulher Cardiopata parte 1417
Introdução
No Brasil, a incidência de cardiopatia na gravidez é, em centros de referência, de até 4,2%, ou seja, oito vezes maior quando comparada a estatísticas internacionais. Universalmente, a cardiopatia é considerada a maior causa de morte materna indireta no ciclo gravídico-puerperal.
Pré-eclâmpsia (PE) – Eclâmpsia (E)
É classificada em leve e grave de acordo com os achados clínicos e laboratoriais.
PE leve
• PA = 140/90 mmHg após 20 semanas de IG em paciente normotensa antes da gestação;
• Proteinúria de 1+ em fita (duas amostras de urina com 4-6 horas de intervalo que se correlaciona a 30mg/dl em amostra de urina, quando excluída presença de infecção urinária), mas confirmada com =
• Sintomas cerebrais (cefaleia, tonturas, visão borrada, escotomas), ou digestivos (dor epigástrica ou no quadrante superior D, náuseas ou vômitos), ou trombocitopenia e alteração de enzimas hepáticas, mesmo na ausência de proteinúria.
PE grave, se constatado = 1 dos seguintes critérios:
• PA = 160/110 mmHg, em duas aferições com 6 horas de intervalo e com a paciente em repouso;
• Proteinúria de 24h =
• Oligúria, com volume urinário < 500 ml/24h;
• Insuficiência renal (creatinina sérica = 1,2 mg/dl em paciente com função renal normal prévia);
• Distúrbios visuais ou cerebrais (cefaleia, visão borrada, cegueira, alteração do estado mental) persistentes;
• Edema pulmonar ou cianose;
• Dor epigástrica ou no quadrante superior direito persistente;
• Insuficiência hepática (SGOT ou SGPT > 70 UI/L);
• Trombocitopenia (plaquetas < 100.000/µL) e/ou evidência de anemia hemolítica microangiopática);
• Síndrome HELLP;
• Restrição de crescimento fetal.
Eclâmpsia
É o surgimento de convulsões em pacientes com PE ou HG. As complicações maternas e neonatais mais frequentes são:
Complicações Maternas
1. DPP (1-4%);
2. Coagulopatia/Síndrome HELLP (10-20%);
3. Edema pulmonar/aspiração (2-5%);
4. Insuficiência renal aguda (1-5%);
5. Eclâmpsia (< 1%)*;
6. Insuficiência hepática ou hemorragia (< 1%);
7. AVC;
8. Morte;
9. Morbidade cardiovascular a longo prazo.
Complicações Neonatais
1. Prematuridade (15-67%);
2. Restrição de crescimento fetal (10-25%);
3. Hipóxia com lesão neurológica (< 1%);
4. Morte perinatal (1-2%);
5. Morbidade cardiovascular a longo prazo associada ao baixo peso ao nascer (P <
Tratamento
O especialista que conduz os casos de PE é o obstetra, e o cardiologista colabora no manejo dos antihipertensivos e no tratamento das complicações cardiológicas, pois o tratamento definitivo da doença é a interrupção da gestação.
• PE leve com gestação a termo (= 38 semanas de IG) ? promover o parto.
• PE leve e com IG < 38 semanas ? acompanhamento ambulatorial ou em ambiente hospitalar (preferível), com monitoração clínica e laboratorial materna e avaliação do bem-estar fetal periódicas. A PE leve pode progredir rapidamente para a forma grave ou para eclâmpsia e, em vista disto, a paciente deve ser orientada a comunicar sempre que apresentar sintomas cerebrais ou digestivos, redução do volume urinário ou redução dos movimentos fetais. É recomendado repouso relativo, adoção do decúbito lateral esquerdo (para aumentar retorno venoso) e, apesar de geralmente as pacientes apresentarem edema generalizado, não é recomendada restrição de sal, nem uso de diuréticos.
• PE grave em IG < 23 semanas ? interromper a gestação.
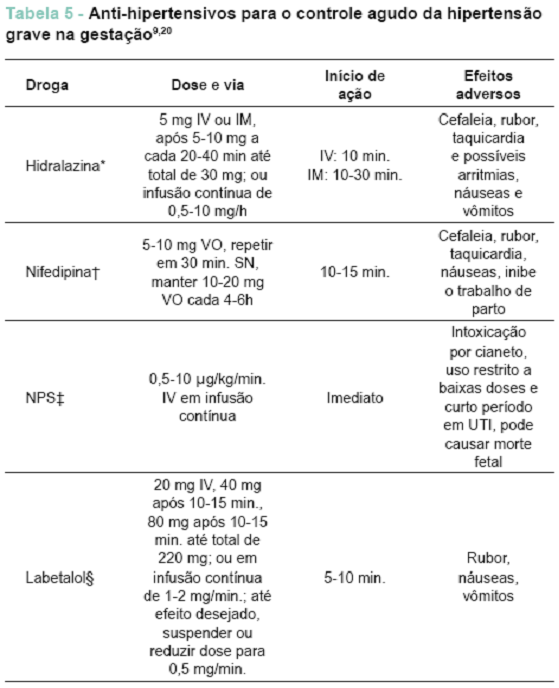
• PE grave entre 23 e 34 semanas de IG, indicado controle da PA (anti-hipertensivos se PA = 160 mmHg/110 mmHg ou PAM > 125 mmHg), corticoide para acelerar a maturidade pulmonar fetal, sulfato de magnésio para evitar convulsões e monitoração materna e fetal diárias, na tentativa de prolongar a gestação até IG de 34 semanas.
• PE grave e com IG = 34 semanas ? estabilizar paciente e interromper a gestação.
1. Hipertensão gestacional – É o aumento da PA que surge após as 20 semanas de IG e sem proteinúria.
2. Risco materno – A hipertensão na gravidez pode induzir alterações metabólicas e vasculares a longo prazo, associadas ao aumento do risco cardiovascular. Mulheres com PE têm 4 vezes mais chances de desenvolver HA crônica e quase duas vezes maior risco de doença arterial coronariana, AVC e tromboembolismo venoso num intervalo de tempo de até 14 anos após a gestação considerada.
3. Risco fetal – A restrição de crescimento intrauterino é reconhecida como grande fator de risco de desenvolvimento de aterosclerose precoce. E a síndrome da resistência à insulina parece ser a ligação de um ambiente intrauterino adverso, como o que ocorre na PE grave e compromete o crescimento fetal, com o comprometimento da saúde dessas crianças na vida adulta. Em vista disso, neonatos com baixo peso também devem ser avaliados precocemente e orientados a manter um estilo de vida saudável desde a infância.