Eletrocardiograma 86
Quadro Clínico
Paciente de 80 anos com quadro de taquicardia (Fc-170 btmin). Está em uso de dobutamina (12mcg/kg/min), dialisando e com marcapasso transvenoso por fibrilação atrial de baixa resposta ( FC-30 btmin).
Eletrocardiogramas do paciente
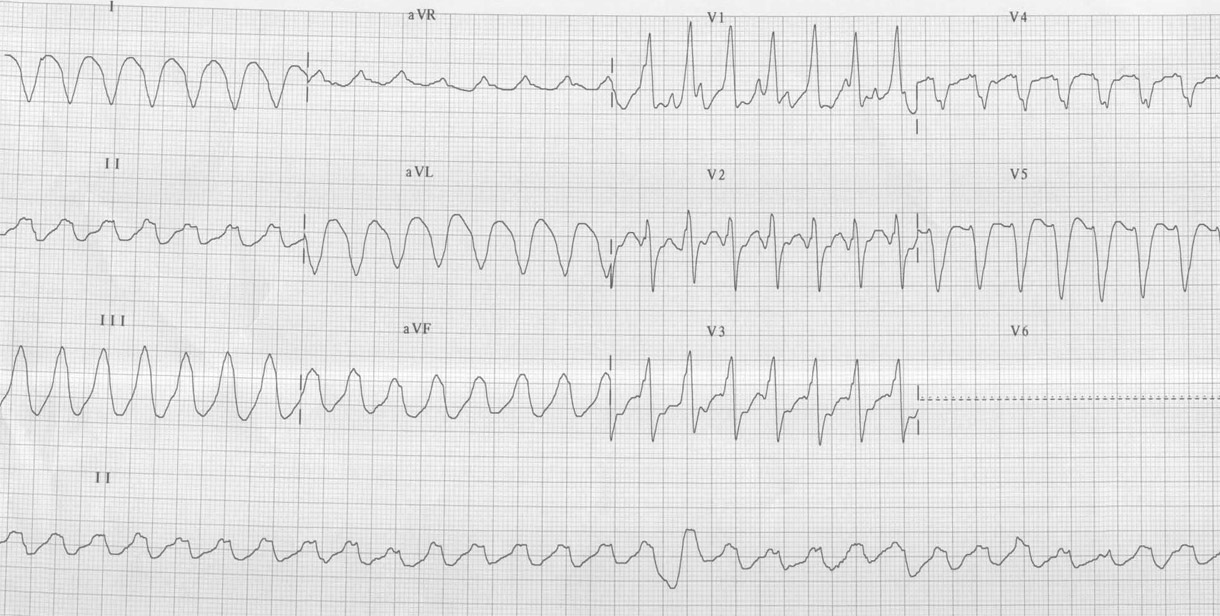
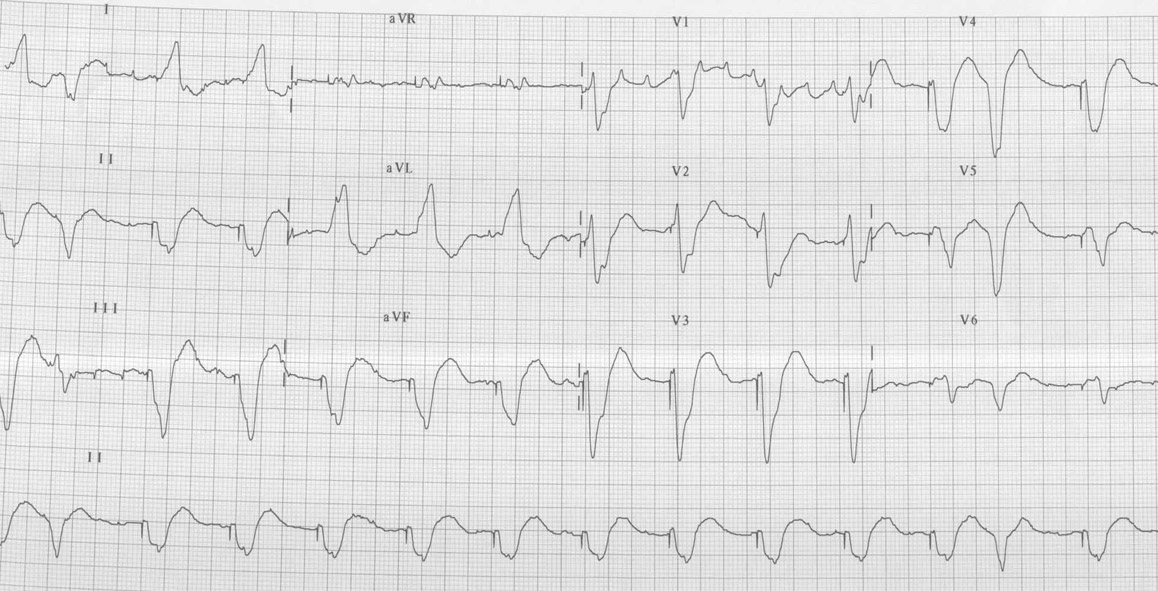
Ver diagnóstico abaixo
Diagnóstico
Episódio de Taquicardia ventricular induzido pelo marcapasso provisório (fenômeno R-T). Após, utilização da técnica “overdrive supression” para suprimir a arritmia.
Discussão
A estimulação cardíaca temporária tem sua maior aplicação na emergência. Sua eficácia depende em muito da utilização conscienciosa, em que o médico deve estabelecer prioridades.
A estimulação inapropriada com espícula liberada em período vulnerável da repolarização ventricular (“R sobre T”), pode desencadear TV ou fibrilação ventricular. Devemos dessa forma ajustar a sensibilidade do gerador de acordo com a amplitude medida. Para determinarmos esse valor, ajustamos o gerador para sensibilidade máxima (normalmente para ondas de 1mV) com freqüência de estimulação menor que o ritmo de base do paciente e vamos reduzindo até surgir a competição de espículas. Esse valor está um pouco acima da amplitude das ondas medidas e é o Limiar de Sensibilidade (LS). O MP deve ser ajustado para o dobro da sensibilidade medida. Face a sua razão inversa, se o LS encontrado for 6mV, devemos ajustar o aparelho para sentir ondas de mais de 3mV. Esse dado não pode ser determinado em pacientes que não tem atividade espontânea.
A indução de arritmias pode ser decorrente de mau funcionamento do marca-passo, sendo o risco de falha de sensibilidade gerar uma TV ou FV, principalmente nos doentes isquêmicos, um grave problema que muitas vezes não provoca o alarme em algumas antigas centrais de monitorização que são enganadas pela regularidade das espículas do marca-passo que continuam a ser enviadas regularmente. Esse fenômeno de falha de sensibilidade pode desencadear FA em marca-passos com estimulação atrial.
Foi realizado overdrive supression com sucesso, porém houve recorrência da arritmia com necessidade de drogas antiarrítmicas (amiodarona) e diminuição da dobutamina. Evoluiu para choque cardiogênico; após intubação orotraqueal, ajuste volêmico e drogas vasoativas foi passado balão intra-aórtico. Com a estabilização não houve recorrência da arritmia.
Obs - Os sistemas de estimulação temporária podem ser muito úteis no manuseio de taquiarritmias. A freqüência cardíaca artificialmente elevada pelo dispositivo (overdrive supression) impede a perpetuação da arritmia.
Principais pontos a ser lembrados na Taquicardia Ventricular
A Taquicardia ventricular consiste na presença em série de 3 ou mais batimentos de origem ventricular (abaixo da bifurcação do feixe de His) com duração que ultrapassa 120ms. O vetor do segmento ST-T está em oposição ao complexo QRS, que pode ou não ser regular.
Classificação
As duas situações mais freqüentes associadas à TV são: doença coronariana e cardiomiopatia dilatada. O mecanismo fisiopatológico básico é a reentrada, porém atividade engatilhada ou automaticidade podem ocorrer.
O diagnóstico de TV se baseia na história clínica e ECG:
História: a TV pode se apresentar como episódios assintomáticos até quadros com comprometimento hemodinâmico, podendo culminar com parada cardíaca.
Os sinais e sintomas mais freqüentes são: palpitações, dor precordial, sintomas de pré-síncope, sudorese, hipotensão, ondas “a” em canhão se houver dissociação AV, etc.
Eletrocardiograma: O ECG é o exame mais importante para o diagnóstico. A freqüência cardíaca pode variar de
Como Diferenciar: Taquicardia Ventricular X Taquicardia Supraventricular com Aberrância.
Sinais indicativos de TV:
1- Batimentos de fusão ou captura;
2- Dissociação AV;
3- Desvio do QRS para esquerda;
4- Complexos QRS concordantes para cima ou para baixo de V1-V6;
5- Duração do QRS>140 ms;
6- QRS com morfologia de BRE com R>30ms em V1 ou V2: QR, QS ou R monofásicos em V6;
7- QRS com morfologia de BRD, monofásico ou bifásico em V1 ou relação R/S em V6 < 1 ou QS, QR ou R puro em V6.
Sinais indicativos de taquicardia supraventricular com aberrância:
1- Término ou lentificação com manobra vagal;
2- Início com onda P prematura;
3- Intervalo RP < 100ms;
4- Ausência de dissociação AV;
5- Padrão RSR’ em V1.