Doenças exantemáticas na infância
INTRODUÇÃO E DEFINIÇÕES
A doença exantemática é definida como doença infecciosa sistêmica em que manifestações cutâneas acompanham o quadro clínico, gerando dificuldade diagnóstica. Doenças não infecciosas como hipersensibilidade a drogas, picada de insetos, queimadura solar e algumas doenças reumatológicas podem constituir diagnóstico diferencial. Na faixa pediátrica, mais frequentemente devemos considerar as situações descritas a seguir.
ERITEMA INFECCIOSO OU QUINTA DOENÇA OU MEGALERITEMA EPIDÊMICO
Denomina-se quinta doença porque foi a última de 5 doenças descritas que exibem exantemas parecidos. As outras 4 são rubéola, sarampo, escarlatina e doença de Filatov- Dukes.
1. Agente etiológico: parvovírus B19 (família Parvoviridae e gênero Eritrovírus). Vírus DNA de cadeia simples.
2. Sazonalidade: maior frequência no final do inverno e início da primavera.
3. Epidemiologia: contato com secreção do trato respiratório, transmissão vertical, exposição percutânea a sangue ou produtos do sangue. Acomete frequentemente crianças de
4. Período de incubação: de 14 a 21 dias.
5. Manifestações clínicas: sintomas sistêmicos leves, febre em
6. Crianças com doenças hematológicas, como anemia falciforme, podem manifestar crise aplástica grave; imunodeprimidos podem apresentar anemia crônica.
7. Diagnóstico: é feito por meio de IGM específico para parvovírus e PCR (sobretudo em pacientes imunodeprimidos).
8. Diagnóstico diferencial: rubéola, sarampo, enterovirose, LES, erupção medicamentosa.
9. Tratamento: nenhum, exceto em imunodeprimidos, nos quais se deve considerar uso de gamaglobulina.
10. Cuidados: não são necessários, exceto em pacientes com crise aplástica, que devem ser isolados pois são contagiosos antes do início dos sintomas até 1 semana após.
Figura 1: Eritema infeccioso
EXANTEMA SÚBITO OU ROSÉOLA INFANTUM OU SEXTA DOENÇA OU PSEUDO-RUBÉOLA
1. Agente etiológico: família Herpesviridae: HHV6, vírus DNA, variantes A e B (quase todas as infecções primárias em crianças são causadas pela variante B).
2. Sazonalidade: mais frequente na primavera e no outono.
3. Epidemiologia: predomina entre crianças na faixa etária de 6 a 18 meses. A transmissão se dá a partir da disseminação assintomática do vírus persistente em secreções de um membro da família, babá ou contato próximo. Cerca de 90% das crianças têm sorologia positiva aos 5 anos.
4. Período de incubação: de 6 a 10 dias.
5. Manifestações clínicas: febre alta (> 39,5°C) com duração de
6. Diagnóstico: é clínico. O diagnóstico de certeza requer técnicas de pesquisa por isolamento do HHV6 na amostra de sangue periférico ou LCR; PCR ou soroconversão (a partir de IFI).
7. Diagnóstico diferencial: sarampo e febre de origem obscura, até que o exantema apareça; adenovírus, enterovírus e reação medicamentosa.
8. Tratamento: nenhum, exceto imunodeprimidos com doença grave (como encefalite ou pneumonite) que devem receber ganciclovir.
9. Cuidados: medidas de rotina.
Figura 2: Exantema súbito
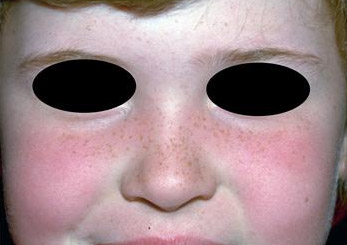
SARAMPO
Em 1992, foi implantado no Brasil o Plano de Erradicação do sarampo, onde aproximadamente 48 milhões de crianças de
1. Agente etiológico: vírus do sarampo, classificado como membro do gênero Morbilivírus da família dos Paramixovírus. É um vírus RNA.
2. Sazonalidade: final do inverno e primavera.
3. Epidemiologia: o programa de imunização em crianças e adolescentes resultou em redução superior a 99% nessas faixas etárias. Os pacientes são contagiosos desde
4. Período de incubação: de 10 a 12 dias. Na SSPE, média de 10,8 anos.
5. Manifestações clínicas: febre baixa a moderada de
6. Diagnóstico: detecção de IGM ou aumento de IGG em amostras de soro na fase aguda e de convalescença.
7. Tratamento: administração de vitamina A a pacientes de 6 meses a 2 anos, hospitalizados com sarampo e suas complicações; pacientes maiores de 6 meses com imunodepressão ou evidência de deficiência de vitamina A, alterações de absorção intestinal e desnutrição moderada a grave.
8. Precauções: isolamento respiratório durante os primeiros 4 dias após início do exantema e durante toda a doença em imunodeprimidos.
9. Medidas de controle: no plano coletivo, uma alta cobertura vacinal, acima de 95%:
vacinação de rotina;
vacinação de bloqueio (dentro de 72 horas após exposição);
vacinação em campanhas.
Figura 3: sarampo
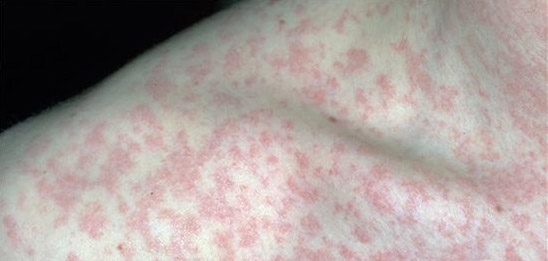
RUBÉOLA
1. Agente etiológico: vírus da rubéola, classificado como um Rubivírus da família Togaviridae (vírus RNA).
2. Sazonalidade: final de inverno e início de primavera.
3. Epidemiologia: a importância epidemiológica está representada pela possibilidade de ocorrência de rubéola durante a gravidez, resultando em abortos, morte do feto ou síndrome da rubéola congênita. A rubéola pós-natal é transmitida pelo contato direto com o doente ou com gotículas de secreção nasofaríngea; ocorre poucos dias antes a 7 dias após o início do exantema. Lactentes com rubéola congênita podem disseminar o vírus em secreções nasofaríngeas e na urina por até 1 ano. Com o uso rotineiro da vacina, houve diminuição em 99% dos casos entre crianças e adolescentes.
4. Período de incubação: de 14 a 21 dias.
5. Manifestações clínicas: caracteriza-se por exantema maculopapular eritematoso generalizado, linfadenopatia (sobretudo suboccipital, cervical e pós-auricular) e febre baixa. Em crianças, raramente ocorre poliartralgia ou poliartrite. A síndrome da rubéola congênita caracteriza-se por alterações oftalmológicas (catarata, retinopatia e glaucoma congênito), alterações cardíacas (estenose de artéria pulmonar e persistência do canal arterial), alterações auditivas (surdez neurossensorial) e alterações neurológicas (meningoencefalites, alterações cognitivas); podem ocorrer ainda hepatoesplenomegalia, trombocitopenia, lesões purpúricas e retardo de crescimento. Se a infecção ocorrer durante as primeiras 4 semanas, a incidência de defeitos congênitos é de 85%.
6. Diagnóstico: detecção de IgM ou IgG; isolamento do vírus (sangue, urina, LCR e orofaringe) particularmente em lactentes infectadospor via congênita.
7. Tratamento: de suporte.
8. Precauções: precauções respiratórias por 7 dias do início do exantema; crianças com rubéola congênita devem ser consideradas potencialmente infectantes desde o nascimento até 1 ano.
9. Medidas de controle: vacinação rotineira; vacinação de bloqueio (vacina de contactantes).
ESCARLATINA
1. Agente etiológico: Streptococcus beta-hemolítico do grupo A de Lancefield. O quadro deve-se à liberação de toxinas eritrogênicas ou pirogênicas (exotoxinas). Os grupos C e G também podem causar escarlatina.
2. Sazonalidade: não há.
3. Epidemiologia: é frequentemente associada à faringite estreptocócica. A transmissão se dá desde o período prodrômico até 24 a 48 horas do início da terapêutica, por meio da projeção direta de partículas grandes da faringe ou transferência física de secreção contendo a bactéria. Incide em pré-escolares e escolares, sendo rara
4. Período de incubação: de 2 a 5 dias na faringite; de
5. Manifestações clínicas: o período prodrômico com duração de
sinal de Filatov: palidez perioral;
língua em framboesa e saburrosa;
sinal de Pastia: petéquias em dobras, formando linhas transversais;
descamação após
6. Diagnóstico: diagnóstico clínico associado a testes rápidos (especificidade > 90%); cultura de material coletado por swab de tonsilas palatinas e faringe.
7. Tratamento: penicilina benzatina em dose única ou penicilina oral por 10 dias.
8. Precauções: precaução respiratória até 24 horas do início da terapêutica. Os contatos íntimos devem receber penicilina benzatina ou penicilina oral por 10 dias.
Figura 4: escarlatina
ENTEROVIROSES (NÃO-POLIOVÍRUS): COXSACKIE A E B, ECHOVÍRUS E ENTEROVÍRUS
1. Agente etiológico: são vírus RNA incluindo 23 grupos de Coxsackievírus A (tipos A1-A24,exceto A23); 6 grupos de Coxsackie B (tipos B1-B6); 28 Echovírus (tipos 1-33, exceto tipos 8, 10, 22, 23 e 28) e 5 Enterovírus (tipos 68, 71 e 73).
2. Sazonalidade: em regiões de clima temperado, são mais comuns no verão e início da primavera; padrões de sazonalidade são raros nos trópicos.
3. Epidemiologia: a disseminação se dá por via fecal-oral, de mãe para RN na hora do parto e por meio de objetos contaminados. A taxa de infecção é maior em crianças pequenas, de baixo nível socioeconômico, regiões tropicais e de higiene deficiente.
4. Período de incubação: de 3 a 6 dias na conjuntivite hemorrágica aguda; de maneira geral, de
5. Manifestações clínicas: os enterovírus são responsáveis por um grande número de doenças em lactentes e crianças:
manifestações respiratórias: resfriado comum, faringite, herpangina, estomatite, pneumonia, pleurodinia;
manifestações cutâneas: exantema geralmente não característico, podendo ser maculopapular, vesicular, petequial, morbiliforme, urticariforme, escarlatiniforme, rubeoliforme e pustular (Echovírus 9: exantema petequial; Coxsackie A16 e Enterovírus 71: síndrome mão-pé-boca);
manifestações neurológicas: meningite asséptica, encefalite e paralisia (Enterovírus 71);
manifestações gastrintestinais: vômitos, dor abdominal, diarréia e hepatite;
manifestações oculares: conjuntivite hemorrágica aguda (Coxsackie A24 e Enterovírus 70);
manifestações cardíacas: miopericardite (Coxsackie B1 a B15).
6. Diagnóstico: isolamento de partícula viral (extraído de garganta, fezes e swab retal; LCR e sangue); IFI; PCR; FC; ensaio imunoenzimático.
7. Tratamento: medidas de suporte em pacientes sintomáticos, exceto imunodeprimidos, que podem receber gamaglobulina.
8. Precauções: precauções de contato.
MONONUCLEOSE INFECCIOSA
1. Agente etiológico: vírus Epstein-Barr (vírus DNA); é um herpesvírus B-linfotrópico.
2. Sazonalidade: não há.
3. Epidemiologia: a transmissão se dá pelo contato direto com secreções salivares do indivíduo portador; ocasionalmente há transmissão via transfusão sanguínea. Em grupos sociais menos favorecidos, a infecção ocorre no início da vida; é relativamente comum entre adolescentes. A excreção viral pelo trato respiratório pode continuar por muitos meses após a infecção e portadores assintomáticos são comuns.
4. Período de incubação: varia de 10 dias até 30 a 50 dias.
5. Manifestações clínicas: a infecção primária ocorre numa fase precoce da infância, podendo ser desde assintomática a quadros de intensidade variável (mais leves em crianças pequenas). Em geral,
6. Diagnóstico:
testes laboratoriais inespecíficos: hemograma com leucocitose, linfocitose e
testes laboratoriais específicos: anticorpos heterófilos; monoteste ou reação de Hoff Bauer; reação de Paul-Bunnell-Davidsohn;
testes sorológicos específicos:
- fase aguda: antiVCA;
- fase tardia: anti-EA e anti-EBNA;
isolamento viral;
PCR.
7. Diagnóstico diferencial: escarlatina.
8. Tratamento: terapia de suporte, exceto imunodeprimidos em que se recomenda aciclovir em altas doses.
9. Precauções: pacientes hospitalizados devem ser manuseados com precauções padrão.
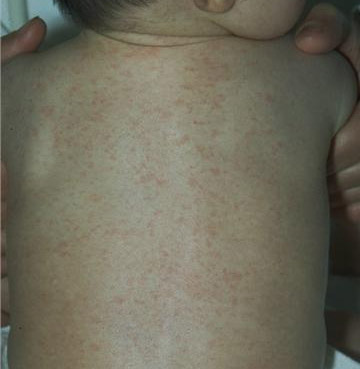
VARICELA
1. Agente etiológico: vírus varicela-zoster, membro da família Herpesvírus.
2. Sazonalidade: fim do inverno e início da primavera.
3. Epidemiologia: contato direto com pacientes infectados ou disseminação aérea do vírus. A contagiosidade é maior
4. Período de incubação: de 14 a 21 dias.
5. Manifestações clínicas: a infecção primária resulta na varicela; como o vírus permanece quiescente nos gânglios da raiz dorsal, pode haver reativação na forma de herpes zoster. A varicela caracteriza-se por exantema vesicular generalizado e pruriginoso (entre
6. Diagnóstico: o diagnóstico é clínico, aliado a isolamento do vírus da base das lesões vesiculares (principalmente até o 3° a 4°dia de evolução) ou pesquisa de IgG no soro na fase aguda ou convalescença.
7. Tratamento: o uso de antiviral (aciclovir) deve ser considerado nas primeiras 24 horas do aparecimento das lesões nas seguintes situações:
pacientes maiores de 12 anos de idade;
imunodeprimidos;
portadores de distúrbios crônicos cutâneos ou pulmonares;
crianças com varicela não devem receber salicilatos pelo risco aumentado de síndrome de Reye. Fanciclovir e valaciclovir são recomendados no tratamento de zoster em adultos;
pessoas suscetíveis expostas devem receber VZIG - imunoglobulina específica para varicela-zoster - até 96 horas após exposição ou vacina contra varicela (até 72 horass após exposição). O VZIG é indicado para crianças imunodeprimidas, grávidas suscetíveis, recém-nascidos cuja mãe iniciou quadro 5 dias antes ou 48 horas após o parto e prematuros.
8. Precauções: pacientes hospitalizados devem ser isolados (isolamento de contato e respiratório); contactantes de risco devem ser isolados de
Figura 5: varicela
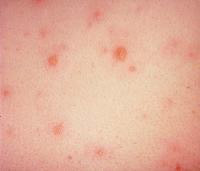
DENGUE
1. Agente etiológico: vírus RNA pertencente ao grupo B dos arbovírus, família Flaviviridae, gênero Flavivirus. Compreende 4 sorotipos DEN1, DEN2, DEN3, DEN4. O mais importante vetor é o Aedes aegypti, sobretudo nas Américas.
2. Sazonalidade: acompanha estação chuvosa, que, em países tropicais, corresponde ao verão.
3. Epidemiologia: a ocorrência da dengue requer a presença do mosquito vetor, do vírus e de pessoas suscetíveis. Os surtos da doença podem ser explosivos ou progressivos, dependendo da densidade e da suscetibilidade do vetor, cepa viral, nível de imunidade da população humana e da intensidade do contato vetor-humano. É a arbovirose mais difundida no mundo, ocorrendo em todos os continentes, exceto na Europa. Nos últimos 20 anos, observa-se o aumento da incidência do vírus e conseqüentes epidemias na maioria dos paises tropicais da América.
4. Período de incubação: de 3 a 15 dias com média de 5 dias.
5. Manifestações clínicas: a forma clássica é mais frequente em escolares, adolescentes e adultos, caracterizando-se por febre alta, cefaléia, hiperemia conjuntival, mialgia, náuseas, vômitos, dor retro-ocular e artralgia.O exantema ocorre em 30% dos casos, surgindo após o declínio da febre; em geral é maculopapular, iniciando-se em tronco, com disseminação posterior, podendo atingir região palmoplantar; são descritas também lesões escarlatiniformes em áreas de confluência e petéquias em membros inferiores. A fase aguda tem duração de 1 semana e é seguida por um período de convalescença de
6. Diagnóstico: isolamento viral 5 dias após o início; testes sorológicos (IH e MAC-Elisa) obtidos 6 dias após início do quadro.
7. Diagnóstico diferencial: Influenza, sarampo e rubéola.
8. Tratamento: não há tratamento específico, utilizando-se sintomáticos (exceto ácido acetilsalicílico e seus derivados) e hidratação adequada.
9. Precauções: controle do vetor.
Figura 6: Dengue
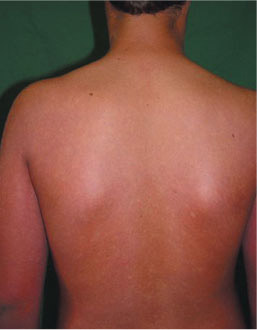
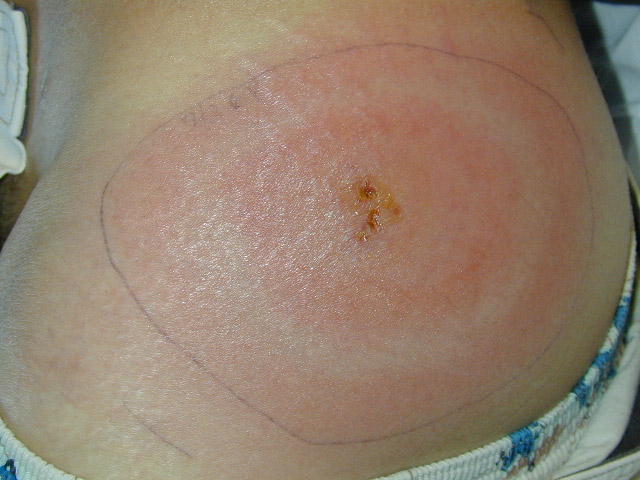
DOENÇA DE LYME
1. Agente etiológico: é causada pela espiroqueta Borrelia burgdorferi.
2. Sazonalidade: em países temperados, predomina entre abril e outubro.
3. Epidemiologia: A doença de Lyme endêmica foi relatada no nordeste e no sul do Maine até norte da Virgínia (EUA), Canadá, Europa, países da antiga União Soviética, China e Japão, geralmente relacionada à distribuição de carrapatos infectados (vetores) Ixodes scapulares e Ixodes pacificus. Nos EUA, incide sobretudo em crianças entre 5 e 9 anos e adultos entre 45 e 54 anos.
4. Período de incubação: da picada do carrapato ao surgimento do eritema migrans, de
5. Manifestações clínicas:
localizada precoce: rush carcterístico denominado eritema migrans, no local da picada, que se inicia como uma mácula ou pápula vermelha e se expande formando lesão anular, eritematosa com aproximadamente
disseminada precoce: eritema migrans múltiplos
doença tardia: artrite pauciarticular.
6. Diagnóstico: identificação clínica nas fases iniciais do rush carcterístico (eritema migrans); imunoensaio enzimático (EIA) e IFA.
7. Tratamento: na doença localizada precoce, utiliza-se amoxicilina de
8. Prevenção: controle do carrapato vetor.
DOENÇA DE KAWASAKI
1. Agente etiológico: desconhecido.
2. Sazonalidade: em países de clima temperado, final de inverno e primavera.
3. Epidemiologia: a DK é uma vasculite aguda exantemática, característica da infância, autolimitada, de etiologia desconhecida, endêmica sazonal, com discreta predominância em meninos (1,5:1) e em menores de 5 anos. Descrita por Tomisaku Kawasaki em 1967, foi inicialmente designada como síndrome linfonodomucocutânea.
4. Manifestações clínicas: evolui em 4 fases clínicas:
fase aguda: febre alta, hiperemia conjuntival não-exsudativa, lábios vermelhos, secos e rachados, língua em framboesa, adenopatia cervical, leucocitose ao hemograma e aumento de VHS e PCR; na metade da 1ª semana, aparecimento de exantema polimorfo, edema e eritema palmoplantar;
fase subaguda: com 2 semanas há remissão do sintomas, surgindo descamação de dedos de mãos e pés, trombocitose e arterite coronariana;
convalescença: com
fase crônica: de meses a anos, podendo permanecer assintomático ou com sequelas cardíacas.
5. Diagnóstico: o diagnóstico é clínico. A American Heart Association (AHA) estabelece 4 de 5 critérios clínicos ou 3, na presença de coronarite, associado a febre por mais de 5 dias:
conjuntivite não-exsudativa;
alteração de lábios e mucosa oral;
edema e eritema palmoplantar, com descamação;
exantema polimorfo não-vesicular ou bolhoso;
adenopatia cervical não supurativa > 1,5 cm.
6. Diagnóstico diferencial: estafilococcia, estreptococcia, infecções mono-like.
7. Tratamento: imunoglobulina em dose única nos primeiros 10 dias de evolução; AAS, inicialmente em dose antiinflamatória e posteriormente em dose antiagregante plaquetária.
Figura 7: Doença de Kawasaki
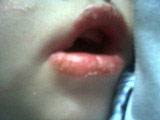
RICKETISIOSES
Agente etiológico: Rickettsia akari (ricketsiose vesicular); Rickettsia australis (tifo do carrapato de Queensland); Rickettsia conorii (febre botonosa); Rickettsia ricketsii (febre macular ou febre maculosa das Montanhas Rochosas); Rickettsia sibirica (febre do carrapato); Rickettsia prowazekii (tifo epidêmico); Rickettsia typhi (tifo murino); Rickettsia tsutsugamushi (tifo tropical).
Do exposto acima vale ressaltar as seguintes.
Febre Macular ou Febre Maculosa das Montanhas Rochosas
1. Período de incubação:
2. Sazonalidade: em países temperados entre abril e setembro.
3. Epidemiologia: transmissão a partir do carrapato (gênero Amblyomma). Pessoas com exposição ocupacional ou recreacional ao vetor têm risco aumentado de adquirir a doença. Tem ampla distribuição nos EUA, ocorrendo também no Canadá, América Central e do Sul. No Brasil predomina na região de Minas Gerais.
4. Manifestações clínicas: febre, mialgia, cefaléia, náuseas e vômitos; exantema inicilamente macular, que se transforma em purpúrico, atingindo mãos e pés.
5. Diagnóstico: testes sorológicos específicos.
6. Tratamento: tetraciclina ou cloranfenicol.
Tifo Murino (Tifo por Pulgas ou Tifo Endêmico)
1. Período de incubação: de 6 a 18 dias.
2. Sazonalidade: nos países temperarados, é mais freqüente entre abril e outubro.
3. Epidemiologia: os ratos são hospedeiros naturais; cães, gambás e gatos domésticos também podem servir de hospediero. O vetor clássico para transmissão ao homem é a pulga de rato.
4. Manifestações clínicas: cefaléia, mialgia, febre, exantema maculopapular com duração de
5. Diagnóstico: testes sorológicos.
6. Tratamento: tetraciclina ou cloranfenicol.
Tifo Epidêmico (Tifo por Piolho)
1. Período de incubação: de 7 a 14 dias.
2. Sazonalidade: predomina no inverno.
3. Epidemiologia: transmissão de pessoa a pessoa por meio do piolho corporal Pediculus humanus.
4. Manifestações clínicas: febre alta, calafrios, mialgia, cefaléia, exantema maculopapular (concentrado nas axilas) que se torna petequial e finalmente em lesão hipercrômica amarronzada. Face e região palmoplantar não são acometidas. Em formas graves, observa-se insuficiência cardíaca e renal, além de alterações do nível de consciência.
5. Diagnóstico: isolamento do organismo, PCR e testes sorológicos.
6. Tratamento: tetracilcina ou cloranfenicol.
BIBLIOGRAFIA
1. Brasil. Ministério da Saúde. Centro Nacional de Epidemiologia. Guia de Vigilância do sarampo e Controle da rubéola. Brasília: Ministério da Saúde, 2000.
2. Centers for Disease Control and Prevention (CDC). Measles, mumps and rubella-vaccine use and strategies for elimination of measles, rubella and congenital rubella syndrome and control of mumps: recommendations of Advisory Committee on Immunization Practices (ACIP). MMWR 1998; 47(RR-8):1-59.
3. Red Book 2003 Report of the Commitee on Infectious Diseases. 26. ed. Elk Grove Village: American Academy of Pediatrics, 2003.
4. Centers for Disease Control and Prevention (CDC). Fatal cases of Rocky Mountain spotted fever in family clusters-three states, 2003. MMWR 2004; 53:407-10.
5. Centers for Disease Control and Prevention (CDC). CDC Health Information for International Travel 2008: Yellow Book. Chapter 4- Prevention of Specific Infectious Diseases.
6. Centers for Disease Control and Prevention (CDC). Dengue y dengue hemorragico, 2007.
7. Tomikawa SO, Sakamoto R, Gonçalves AMF, Rodrigues Neto AJ, Sakane PT. A dificuladade diagnóstica na doença de Kawasaki: relato de caso.Pediatria 2003; 25:128-133.
Comentários
Por: Claudemir Marcos Machado em 07/05/2015 às 23:06:49
"Excelente revisão!"
Por: ANDERLINGTON MANOEL GERMANO em 18/03/2012 às 22:07:00
"muito boa revisao das doenças exantematicas na infancia,linguagem objetiva ,clara ,caracterizando os pontos mais importantes para o diagnostico como os sinais clinicos mais frequentes e fotos importantes,gostaria de saber se voce tem alguma foto das manchas de Koplik,obrigado e parabens!!"